Obésité
| Médicament | Phendimetrazine (en), phentermine, benzphetamine (en), (+)-noréphédrine (d), D-méthamphétamine, orlistat, (RS)-amfepramone (en), mazindol (en), lorcaserin hydrochloride (d), dirlotapide (en), chlorphentermine (en) et traitement pour perte de poids (d) |
|---|---|
| Spécialité | Endocrinologie |
| CISP-2 | T82 |
|---|---|
| CIM-10 | E66 |
| CIM-9 | 278 |
| OMIM | 601665 |
| DiseasesDB | 9099 |
| MedlinePlus | 003101 |
| eMedicine | 123702 |
| MeSH | D009765 |
| MeSH | C23.888.144.699.500 |
L’obésité est une maladie non transmissible qui se caractérise par un excès de graisse corporelle résultant d'un apport énergétique issu de l'alimentation largement supérieur aux besoins de l'individu concerné. Elle est évaluée au moyen de l'indice de masse corporelle (IMC), à partir duquel l'Organisation mondiale de la santé (OMS) a défini des seuils de surcharge pondérale, correspondant à un IMC compris entre 25 et 30 kg/m2, d'obésité, correspondant à un IMC entre 30 et 40, et d’obésité morbide lorsque l'IMC dépasse 40. L'obésité, en plus de son retentissement social et psychologique, est directement associée au syndrome d'apnées du sommeil, au diabète de type 2 et à diverses maladies cardiovasculaires.
L'augmentation des cas d'obésité est le résultat de l'évolution des modes de vie alliant un plus grand apport énergétique du fait d'un changement des habitudes alimentaires et une forte baisse des dépenses énergétiques du fait de l'augmentation de la sédentarité (Utilisation des moyens de transport mécanisés, mécanisation du travail et forte augmentation du temps d'écran) et de la régulation thermique des bâtiments (généralisation du chauffage central et de la climatisation). Elle peut également être aggravée par des facteurs génétiques, hormonaux ainsi que par des troubles du sommeil. En 1997, l'OMS a classé l'obésité comme maladie chronique, et a défini « le surpoids et l'obésité comme une accumulation anormale ou excessive de graisse corporelle qui peut nuire à la santé ». Sa prévention est un enjeu de santé publique majeur dans les pays développés ainsi que dans les nouveaux pays industrialisés.
Cet état multifactoriel est considéré aujourd'hui par métaphore comme une pandémie, bien qu'il ne s'agisse pas d'une maladie infectieuse.
Étymologie et définition

Le mot « obésité » apparaît en 1550.
Les formes cliniques sont nombreuses, avec des mécanismes physiopathologiques et des conséquences pathologiques différentes, il est donc plus judicieux de parler « des obésités ». Pour évaluer ces obésités il convient d'analyser deux paramètres qui influent sur les complications de la maladie d'une manière indépendante l'un de l'autre : l'excès de masse grasse et la répartition du tissu adipeux.
Indice de masse corporelle

| IMC | Défini comme |
|---|---|
| entre 18,5 et 25 | normale |
| entre 25 et 30 | surpoids (surcharge pondérale) |
| au-delà de 30 | obésité |
| De 35 à 40 | obésité sévère |
| Au-delà de 40 | obésité morbide ou massive |
Le principal indicateur de mesure utilisé est l'indice de masse corporelle (IMC). Il tient compte de la morphologie de l'individu même s'il peut être exceptionnellement biaisé dans le cas de sportifs avec une masse musculaire très importante.
Pour les adultes, l'indice de masse corporelle est égal à la masse (exprimée en kilogrammes) divisée par le carré de la taille de la personne (en mètres) :
Exemple : 75 kg / (1,75 m)2 = 75 / (1,75 x 1,75) = 75 / 3.0625 = 24,49 (le résultat final a été arrondi et il est en kg/m2, mais il est courant de ne pas rappeler l'unité)
Toutefois, l'IMC présente une variation non négligeable à l'échelle planétaire. La norme de l'IMC se base principalement sur une population de type européen. Cet indice n'est donc pas forcément applicable à d'autres types de population. Les populations asiatiques, notamment, montrent des conséquences négatives de l'obésité sur la santé à partir d'IMC plus bas que ceux des populations européennes ; de ce fait, certains pays asiatiques ont redéfini l'obésité : le Japon a ainsi défini l'obésité comme étant tout indice corporel supérieur à 25, la Chine faisant appel de son côté à un IMC supérieur à 28.
L'IMC est l'un des outils de mesure du risque de l'obésité pour les professionnels de santé, car il permet d'évaluer rapidement et simplement le risque d'obésité en ce qui concerne la très grande majorité de la population.
Sa seule limitation, qui reste cependant exceptionnelle, concerne les athlètes et les sportifs de haut niveau, pour lesquels l'IMC n'est pas pertinent dans le cas d'une masse musculaire importante. Par exemple un joueur de rugby qui mesure 1,95 m et fait 125 kg a un IMC de 33. Selon cet indice, il souffre d'obésité associé à une augmentation du risque de comorbidité alors qu'il a seulement 12 % de graisse corporelle et que son excès de poids est dû à son muscle, non à son tissu adipeux.
Autres marqueurs
Il ne faut pas confondre obésité et syndrome métabolique. En effet, pour être concerné par ce syndrome, il faut présenter trois des facteurs de risques ci-contre. Il est donc possible de souffrir du syndrome métabolique sans être obèse, de même qu'un individu peut être obèse sans souffrir du syndrome métabolique. Il existe également d'autres indicateurs de surpoids : le rapport tour de taille/tour de hanches. Il doit être inférieur à 1 chez l'homme et à 0,85 chez la femme. Le diamètre du cou (ou Tour de cou) peut donner un indice fiable d'IMC anormalement élevé chez l'enfant de plus de 8 ans. Il est également associé à l'apnée obstructive du sommeil, au diabète et à l'hypertension chez les adultes.
La masse de graisse se répartit différemment chez l'homme et la femme. Elle représente 10 à 15 % du poids corporel de l'homme et 20 à 25 % du poids de la femme. Elle s'accumule plutôt sur l'abdomen et le thorax chez l'homme, sur les hanches et les cuisses chez la femme.
| Paramètres du syndrome métabolique |
Hommes | Femmes |
|---|---|---|
| Périmètre abdominal | > 102 cm | > 88 cm |
| Glycémie à jeun | > 1,1 g/l (110 mg/dl) | > 1,1 g/l (110 mg/dl) |
| Triglycérides | > 1,5 g/l (150 mg/dl) | > 1,5 g/l (150 mg/dl) |
| Cholestérol HDL (« bon cholestérol ») | < 0,4 g/l (40 mg/dl) | < 0,5 g/l (50 mg/dl) |
| Tension artérielle | > 13/8,5 | > 13/8,5 |
L'obésité : handicap ou maladie ?
La Cour de justice de l’Union européenne a posé une définition du handicap dans un arrêt du . La notion de « handicap » au sens de la directive
« doit être entendue comme visant une limitation, résultant notamment d'atteintes physiques, mentales ou psychiques et entravant la participation de la personne concernée à la vie professionnelle. Toutefois, en utilisant la notion de “handicap” à l'article 1er de cette directive, le législateur a délibérément choisi un terme qui diffère de celui de “maladie”. Une assimilation pure et simple des deux notions est donc exclue. »
L’obésité se situe à la frontière de ces deux notions. Elle peut tantôt être définie comme une maladie, tantôt comme un handicap.
L'obésité comme maladie
En 1997, l’OMS a d'abord défini l’obésité comme une maladie chronique (« le surpoids et l’obésité comme une accumulation anormale ou excessive de graisse corporelle qui peut nuire à la santé. »).
En France, l’obésité est considérée comme une maladie chronique et constitue un problème de société. Pour l’Institut national de la santé et de la recherche médicale (INSERM),
« [c'est] un excès de masse grasse qui entraîne des inconvénients pour la santé et réduit l’espérance de vie. Ses causes sont complexes : au-delà de la nutrition et de la génétique, de nombreux facteurs environnementaux semblent en effet impliqués dans le développement et l’installation de cette maladie chronique. »
L'obésité comme potentiel handicap au travail
En 2014, la CJUE (arrêt du ) a reconnu qu’un licenciement pour obésité pouvait être jugé comme discriminatoire. Pour que l'obésité d'un travailleur puisse relever de la notion de « handicap » au sens de l’Union européenne elle doit être durable, et atteindre un degré tel qu’elle rend clairement difficile sa participation à la vie professionnelle sur un pied d’égalité avec ses collègues.
Aucun principe général du droit de l’Union européenne n'interdit en soi les discriminations fondées sur l’obésité, mais un salarié licencié en raison de celle-ci pourrait donc invoquer une discrimination fondée sur le handicap, notamment à l'embauche.
Histoire des représentations de l'obésité

L'histoire des représentations de l'obésité est décrite par l'historien Georges Vigarello dans son ouvrage Les Métamorphoses du gras. Histoire de l'obésité du Moyen Âge au XXe siècle en six parties.
- En première partie (« le glouton médiéval »), il est rappelé que le Haut Moyen Âge et le Moyen Âge central ont été marqués par des famines et disettes. L'homme gros jouissait alors d'un prestige, évoquant un chevalier vigoureux, un seigneur opulent, en bonne santé car ayant accès à une nourriture abondante. La femme (associée à une certaine vulnérabilité) devait, elle, rester gracile. Les chroniques ne valorisaient cependant pas le passage d'une forte corpulence à l'obésité : Berthe, fille de Charlemagne, aurait ainsi été répudiée pour sa grosseur ; Guillaume le Conquérant est mort de graisses « qui auraient fondu à l’intérieur et l’auraient noyé » ; Philippe Ier était obèse au point de ne plus même pouvoir monter à cheval ; et les excès de table de Louis le Gros l'auraient tué.
À la renaissance du XIIe siècle, le prestige des gros décline sous l'influence de trois milieux sociaux : les clercs, dont ceux des ordres mendiants qui vivant de la charité, font de la gourmandise un péché capital ; les médecins, mieux formés grâce au développement des universités, qui recommandent plus de sobriété ; les milieux de la cour où le raffinement exige du chevalier plus de finesse (physique et morale) pour pratiquer l'amour courtois, la danse ou manier son cheval lors des joutes équestres. - La seconde partie sur « le balourd moderne » débute à la Renaissance, époque du travail, de la technique et de la finesse. Le gros est alors stigmatisé pour sa lourdeur, sa paresse, son inhabileté, son inutilité. Mais les Grandes découvertes seront suivies de l'importation de sucre qui dans l'aristocratie puis la bourgeoisie européenne sera source d'obésité. L'exigence de minceur se poursuit jusqu'au XVIIIe siècle pour les hommes et les femmes. Les médecins, se basant sur la théorie des humeurs, traitent l'obésité par la saignée, la purge ou la technique d’« assécher » (boire le moins possible). Rabelais, pourtant soucieux de son apparence, réagit contre ce « politiquement correct »[réf. nécessaire] pour donner naissance à « Gargantua et à d’autres géants de haute graisse ». Des peintres comme Véronèse et le Titien mettent en avant les rondeurs érotiques. Rubens est l'archétype du peintre des femmes grasses et opulentes, mais il peint essentiellement des femmes mythologiques. Celles qu'il voit et qu'il aime (telle sa femme Isabella Brant) sont représentées minces et corsetées. Figure emblématique des débauches de la Régence, la duchesse de Berry est connue pour sa voracité et son obésité morbide. Surnommée « grosse Joufflotte » dans les chansons satiriques, la plantureuse fille du Régent est la grande protagoniste des orgies de Philippe d'Orléans. Gorgée d’alcool et de mangeaille, Joufflotte accumule les amants et laisse libre cours à son énorme appétit charnel, même quand elle est enceinte. Cette intempérance charnelle finit par être fatale à la jeune veuve, dont la princesse Palatine, sa grand-mère, note le « disgracieux » et « dangereux » embonpoint dans une lettre du :« Notre duchesse de Berry est malade, elle a la fièvre, des vapeurs et des douleurs à la matrice… À l'instant on me dit qu'elle est très mal ; je suis bien inquiète : elle est si grasse et si grosse que j'ai peur qu'elle ne fasse une bien grave maladie… ». En couches depuis le au palais du Luxembourg, la duchesse de Berry se trouve à l'article de la mort lorsqu'on l'accouche enfin d'une fille mort-née. La vieille princesse veut cacher le scandale de cet accouchement laborieux et attribue la « bien grave maladie » de sa petite-fille à son obésité, conséquence de sa boulimie. La duchesse de Berry ne se rétablit pas de ses couches périlleuses et décède le . L’autopsie la révèle derechef enceinte.
- La troisième partie « de la balourdise à l'impuissance des Lumières et la sensibilité » traite du XVIIIe siècle où s'intensifie la critique des obèses, associés à l'insensibilité, l'affadissement de la personnalité. Cette critique repose sur des mesures scientifiques (balance, utilisation du calorimètre par Antoine Lavoisier). Le développement des restaurants a une vocation diététique ; on y sert des bouillons reconstituants (jus de viande dégraissés). Les médecins, contre l'obésité pathologique recommandent de l'exercice et des bains froids tonifiants. Ironie de l'histoire, les sucres sont à cette époque recommandés pour lutter contre l’obésité.
- La quatrième partie « le ventre bourgeois » décrit une bourgeoisie d'affaires au pouvoir. En contrepied des valeurs aristocratiques elle affiche son embonpoint comme un blason et un signe de réussite sociale au XIXe siècle. Le bourgeois devient un « gastrophore ». Mais l'excès alimentaire est aussi associé à la vanité, une infirmité parfois source d'une certaine souffrance sociale. À la fin du XIXe siècle, un nouveau retournement des mentalités fait du gros ventre bourgeois le symbole de la cupidité, alors que les femmes sont toujours soumises au diktat de la minceur, renforcée par les corsets et les robes à crinoline. La science amène ses protocoles de mesures et de pesées systématiques, produisant des statistiques confrontant la taille et le poids.
- La cinquième partie « vers le martyre » montre qu'à la fin du XIXe siècle, l'esthétique prend le pas sur la morale. Le miroir en pied, la balance et l'exposition des corps se banalisent, de pair avec l'avènement des loisirs et des journaux de mode qui incitent les femmes à se convertir à la silhouette élancée. La publicité met en avant des régimes amaigrissants, les cures thermales et les produits amincissants. L'avènement de l'hygiénisme, des guerres coloniales et modernes voit la mise en place d'un discours diététique, sous forme d'un corps de connaissances et d'outils (tels les schémas, les graphes).
- La sixième partie sur « les mutations du débat contemporain. Mal identitaire, mal sournois » revient sur la tyrannie de la minceur et l'épidémie mondiale qu'est devenue l'obésité qui touche désormais surtout les classes populaires, jugées non plus de trop se nourrir mais incapables de bien se nourrir, l'obèse étant perçu comme une menace pour la société (« taxe obésité » dans les avions, surcoût dans les budgets de la santé, frein à la productivité, etc.).
Phénotypes
Quatre types d'obésité sont décrits :
- le type I : le surplus de graisse est réparti au niveau du corps sans localisation préférentielle ;
- le type II : l'excès de graisse est concentré au niveau du tronc et de l'abdomen : il est question d'obésité androïde ;
- le type III : l'accumulation de graisse se fait dans l'abdomen : il est question d'obésité viscérale ;
- le type IV : la graisse est localisée au niveau des hanches et des cuisses (niveau glutéofémoral) : c'est une obésité gynoïde.
Physiopathologie
L'obésité est associée à une inflammation systémique chronique subaiguë : il a en effet été constaté que dans l'organisme des personnes obèses circulent continuellement des médiateurs de l'inflammation tels que le TNF-alpha et l'interleukine-6 et que leurs concentrations se normalisent avec la perte de poids. Il est reconnu que les tissus adipeux hypertrophiés sont une source de ces médiateurs et que ceux-ci, en retour, entravent la lipolyse et la perte de poids.
Une autre source récemment mise en évidence est l'intestin grêle, qui entre dans un état inflammatoire lorsqu'il est exposé à une alimentation à haute teneur en gras ; cette transformation pourrait précéder l'apparition de l'obésité, selon de récents résultats. Il y a un excès de bactéries du phylum des Bacteroidetes et trop peu du phylum des Firmicutes dans le colon des personnes obèses. La consommation de fortes doses de lipides cause, au moins chez les animaux, une diminution marquée de plusieurs familles de bactéries du côlon, dont les Bactéroides et les bifidobactéries. La baisse de bifidobactéries est, à son tour, corrélée avec l'inflammation et l'endotoxémie.
L'inflammation systémique contribuerait en grande partie à expliquer l'association entre l'obésité et le diabète, l'asthme, le cancer et la dépression, entre autres comorbidités.
L'intestin, chez la personne obèse, n'est pas seulement dans un état d'inflammation mais est aussi une source de calories plus importante que chez la personne ayant un poids normal. La flore intestinale obésogène est apte à extraire plus d'énergie de l'alimentation que la flore normale. Il s'y produit également plus de fermentation. Si cette flore intestinale est transplantée à un hôte sain, la colonisation provoquera un gain de masse adipeuse.
Les cellules adipeuses sécrètent également des médiateurs appelés adipokines qui régulent la masse corporelle : plus les cellules adipeuses sont nombreuses, plus abondants seront ces adipokines et, notamment, la leptine (du grec leptos, mince), qui signaleront au système nerveux la possibilité de dépenser l'énergie emmagasinée et de ne pas en consommer plus. Or, les humains et les animaux obèses souffrent d'une résistance à la leptine. Le noyau arqué, situé dans la région médiobasale de l'hypothalamus, ne répond pas aux fortes concentrations de leptine circulant dans l'organisme de la personne obèse, si bien que celui-ci se comporte comme s'il n'y avait pas de surplus calorique. Limiter à la normale la consommation de lipides atténuerait ce phénomène. Cependant, en raison de son état de résistance à la leptine, la dépense et la consommation énergétiques d'une personne obèse tendent à demeurer dans un équilibre caractéristique d'une personne mince. De plus, l'exposition continuelle à de fortes concentrations de leptine est en soi une cause d'obésité, puisque les récepteurs hypothalamiques de ce médiateur tendent à diminuer en réactivité à la leptine, comme cela se produit dans le syndrome de résistance à l'insuline. Enfin, la barrière hémato-encéphalique tend alors à être moins perméable à cet adipokine.
Contrairement à l'opinion répandue que la leptine est essentiellement un stimulateur de la satiété et de la dépense énergétique agissant sur l'hypothalamus, il est récemment devenu clair que d'autres parties du cerveau régissant le plaisir de manger à jeun étaient inhibées par la leptine. Ce mécanisme, tout comme celui qui préside au maintien du surpoids, serait un trait conservé pour ses avantages pendant l'évolution : la leptine ferait maigrir en situation d'excès de lipides (modéré) mais ferait outre-manger en situation de disette.
Les prébiotiques, une classe de fibres alimentaires nécessaires au métabolisme du microbiote humain, sont doublement impliqués dans la régulation du poids : d'une part, ils augmentent la sensation de satiété, modulant les concentrations de médiateurs dérivés de l'intestin comme le peptide YY, la ghréline et le glucagon-like peptide-1 (GLP-1) ; d'autre part, des prébiotiques comme l'inuline et des oligosaccharides analogues ont une action anti-inflammatoire et régulatrice de la flore intestinale.
Comme d'autres pathologies caractérisées par une inflammation chronique, l'obésité est associée à une altération de la composition de la membrane cellulaire. Les concentrations d'acides gras polyinsaturés oméga-3 et oméga-6, précurseurs de deux familles de messagers paracrines/autocrines impliqués dans l'inflammation (voir prostaglandines), traduisent un déclin particulièrement marqué des concentrations et du métabolisme, globalement anti-inflammatoire, des oméga-3 (tandis que les oméga-6, précurseurs de la prostaglandine E2, notamment, sont inchangés par rapport aux sujets sains). C'est l'équilibre entre les deux classes de lipides qui détermine la tendance de la cellule à générer et entretenir l'inflammation. Les acides gras polyinsaturés sont qualifiés de pléiotropes parce qu'ils agissent sur une grande variété de mécanismes physiologiques. Outre leur rôle structurel et protecteur, comme constituants de la membrane, et leur fonction dans la réponse immunitaire, ils interviennent aux niveaux de l'expression génique et de la transduction des signaux. Ainsi les oméga-6 stimuleraient, et les oméga-3 inhiberaient, la formation de tissus adipeux pendant la période périnatale. En seulement quatre générations, toutes choses étant égales par ailleurs, un ratio oméga-3/oméga-6 diminué augmente l'expression de gènes des tissus adipeux impliqués dans le surplus de poids.
Les effets d'un manque d'oméga-3 s'étendent également à la neurophysiologie de l'obésité. À la suite de la découverte de l'importance de la transmission endocannabinoïde (ce qui a mené à la mise sur le marché du Rimonabant, qui a ensuite été retiré en raison de ses effets psychiatriques indésirables), des chercheurs ont voulu savoir si les oméga-3, dont l'importance en neurologie est indéniable mais mal comprise au niveau synaptique, pourraient être impliqués dans ce système. Il fut démontré que les oméga-3 étaient essentiels à l'action des endocannabinoïdes : en état de carence, les animaux ne pouvaient atteindre l'état de dépression (dans certaines régions) normalement causé par les endocannabinoïdes et les altérations du comportement qui en découlaient étaient analogues à celles causées par un régime Occidental typique, c'est-à-dire causant un déficit en oméga-3.
Pour être en mesure de brûler les calories en trop, la personne souffrant d'un excès de poids doit non seulement augmenter sa dépense énergétique mais également disposer de muscles capables de répondre adéquatement à l'effort. Des biopsies musculaires ont montré que, dans l'obésité, ce n'est pas le nombre de mitochondries — les centrales énergétiques de la cellule — qui est insuffisant mais leur rendement. L’exercice et la restriction calorique permettent, comme chez la personne saine, d'augmenter le nombre de mitochondries. Cependant, la respiration cellulaire demeure entravée, si bien que les enzymes de la pyruvate déshydrogénase et du cycle de Krebs, en amont, génèrent un excès de métabolites, et leur traitement est d'autant plus inadéquat qu'il dépend d'une conversion de la NADH en NAD+, opération assurée par la mitochondrie. La respiration cellulaire est également entravée dans la graisse viscérale, chez les obèses, ce qui donne lieu à l'obésité abdominale. Selon des études sur des animaux, de tels dérangements mitochondriaux, au niveau hépatique, précéderaient la stéatose hépatique et l'insulinorésistance observées chez les personnes obèses — et le gain de poids.
Diagnostic
Les graisses (et autres lipides), tout comme les sucres (glucides), servent à stocker l'énergie dans le corps. Les sucres fournissent une énergie rapidement utilisable, les graisses permettent de stocker beaucoup d'énergie dans peu d'espace. La graisse est stockée dans des cellules appelées lipocytes ou adipocytes. En cas de stock important, deux situations sont distinguées : le surpoids (les adipocytes stockent de plus en plus de graisse et grossissent) et l'obésité (lorsque les adipocytes arrivent à saturation, ils se multiplient).
Les évaluations courantes de l'obésité font intervenir la masse (ce qui est souvent appelé le « poids ») et la taille. La solution idéale serait de déterminer plus précisément la masse grasse, sachant que l'adiposité est le vrai facteur de risque surtout lorsque sa répartition est viscérale.
Épidémiologie
Auparavant le surpoids et l'obésité étaient considérés comme des problèmes spécifiques aux pays à hauts revenus, mais ils augmentent spectaculairement dans les pays disposant de faibles ou moyens revenus, essentiellement en milieu urbain.
Au niveau mondial
Évolution de la prévalence (ajustée pour l'âge) de l'obésité dans le monde de 1975 à 2016 (par ordre descendant en 2016) :
- États-Unis (femmes)
- États-Unis (hommes)
- France (hommes)
- France (femmes)
- Femmes
- Hommes
- Chine (femmes)
- Chine (hommes)
| Rang | Pays | Nombre de calories |
|---|---|---|
| 1 | Autriche | 3 768 |
| 2 | Belgique | 3 733 |
| 3 | Turquie | 3 706 |
| 4 | États-Unis | 3 682 |
| 5 | Israël | 3 610 |
| 6 | Irlande | 3 600 |
| 7 | Italie | 3 579 |
| 8 | Luxembourg | 3 539 |
| 9 | Allemagne | 3 499 |
| 10 | Canada | 3 494 |
D'après les estimations mondiales de l’OMS publiées en 2006, il y avait en 2005 environ 1,6 milliard d’adultes (âgés de plus de 15 ans) et au moins 20 millions d’enfants de moins de cinq ans en surpoids (IMC > 25), dont au moins 400 millions d’adultes obèses (IMC > 30). La même étude estimait que d'ici 2015, environ 2,3 milliards d'adultes seraient en surpoids, dont plus de 700 millions seraient obèses.
En 2010, selon l'OMS, le surpoids concernait 43 millions d'enfants de moins de cinq ans.
En 2013, une étude estimait que le nombre de personnes en surpoids et obèses avait atteint 2,1 milliards.
De nouvelles estimations concernant les adultes (âgés de 18 ans et plus) étaient publiées en à partir de données nationales standardisées par âge et sexe sur la base de la structure démographique au niveau mondial. Ces estimations sont accompagnées d'un « intervalle crédible à 95 % » indiqué ici entre parenthèses.
- Selon ces estimations, le taux de prévalence standardisé de l'obésité (IMC ≥ 30 kg/m2) s'est accru de 3,2 % (intervalle crédible à 95 % : 2,4–4,1) en 1975 à 10,8 % (9,7–12,0) en 2014 pour les hommes, et de 6,4 % (5,1–7,8) à 14,9 % (13,6–16,1) pour les femmes. Le nombre d'obèses au niveau mondial serait ainsi passé d'environ 34 millions d'hommes (26–44 millions) et 71 million de femmes (57–87 millions) en 1975, soit un total de 105 millions d'adultes obèses, à environ 266 millions d'hommes (240–295 millions) et 375 millions de femmes (344–407 millions) en 2014, soit un total d'environ 641 millions d'adultes.
- La prévalence de l'« obésité sévère » (IMC ≥35 kg/m²) au niveau mondial en 2014 était de 2,3 % (2,0–2,7) pour les hommes et 5,0 % (4,4–5,6) pour les femmes, soit 58 millions (49–68 millions) d'hommes et 126 millions (112–141 millions) de femmes, ou un total d'environ 184 millions d'adultes sévèrement obèses.
- La prévalence de l'« obésité morbide » (IMC ≥ 40 kg/m2) était de 0,64 % (0,46–0,86) pour les hommes et 1,6 % (1,3–1,9) pour les femmes au niveau mondial en 2014.
- Si les tendances existantes depuis l'an 2000 se poursuivaient, la prévalence de l'obésité des adultes au niveau mondial atteindrait 18 % pour les hommes et dépasserait 21 % pour les femmes en 2015 ; l'obésité sévère dépasserait alors 6 % pour les hommes et 9 % pour les femmes.
Pays développés


Selon l'agence fédérale américaine National Center for Health Statistics, le taux d'obésité aux États-Unis entre 2000 et 2016 est passé de 30,5 % à 39,6 % chez les adultes, et de 13,9 % à 18,5 % chez les enfants. L'étude de l'OCDE donne des projections où le taux d'obésité continue de progresser pour tous les pays, y compris aux États-Unis.
Au Royaume-Uni, la proportion d’adultes en situation d'obésité ou de surpoids est passée de 52 % en 1993 à 64 % en 2023 et, selon les projections, devrait monter à 80 % en 2060. Selon la chercheuse Dolly Theis, « les raisons de ce triste record sont complexes et multiples mais trois facteurs semblent particulièrement importants : d'abord, la majorité du régime alimentaire britannique se compose d'aliments ultratransformés (57 %), dont il est prouvé qu'ils sont liés à la prise de poids et à de nombreuses maladies graves. Ensuite, d'autres pays, comme la France ou l'Italie ont des cultures alimentaires beaucoup plus fortes et prennent des mesures pour préserver les régimes alimentaires traditionnels, complets et peu transformés. Enfin, le gouvernement britannique continue de privilégier les intérêts financiers des entreprises alimentaires au détriment de la protection de la santé des citoyens. » En retardant ou supprimant notamment les réglementations relatives à la commercialisation et à la promotion d'aliments nocifs pour la santé. La classe sociale influe également, les zones les plus pauvres du pays présentant des taux d'obésité supérieurs à la moyenne nationale.
En France, en 1965, seuls 3 % des enfants d'âge scolaire étaient obèses selon l'IMC ; ils étaient 13,3 % en 2000, 26 % au Canada (obésité et surpoids) et 16 % aux États-Unis. L'obésité de l'enfant est un problème majeur : acquise avant 5 ans, elle persiste à l'âge adulte. Les derniers chiffres pour les adultes français comptabilisent 14,5 % de la population adulte obèse (6,5 millions d'individus) contre 8,7 % en 1997. Cette progression est plus rapide chez les femmes (+81,9 % en 12 ans). Au Canada, la situation est plus critique: 36 % des adultes font de l’embonpoint (IMC>25) et 25 % sont obèses (IMC>30).
Une étude de la Direction régionale des Affaires sanitaires et sociales (DRASS) menée en 2002 en région parisienne a affiné ce constat : 6,2 % des élèves de grande section (4 à 5 ans) scolarisés en école publique souffraient d’une obésité de degré I et 3,3 % de degré II. 11,8 % des enfants de réseaux d'éducation prioritaire (REP, populations défavorisées), contre 8,7 % de la population globale, sont atteints d’obésité de degré I ; 4,5 % contre 2,9 % de degré II.
L'INVS note début 2008 une stabilisation du surpoids chez l'enfant, mais un adulte sur six est encore obèse.
D'après un rapport de l'International Association for the Study of Obesity (2007), 22,5 % des Allemands et 23,3 % des Allemandes sont obèses ; 75,4 % des hommes et 58,9 % des femmes souffrent d'un excès de poids en Allemagne, les plaçant ainsi en première place en Europe occidentale. Toujours en Europe, la population du Royaume-Uni compte 27 % d'obèses, un taux proche de celui des États-Unis.
Selon les chiffres de 2016 publiés par l'agence européenne Eurostat, 15,9 % des européens sont considérés comme obèses.
| Pays (2005) | Surpoids | % | Obésité | % | Population totale |
|---|---|---|---|---|---|
| États-Unis | 193 millions | 65,7 % | 89,8 millions | 30,6 % | 300 millions |
| Mexique | 64,8 millions | 62,3 % | 25,1 millions | 24,2 % | 104 millions |
| Royaume-Uni | 37 millions | 62 % | 13,7 millions | 23 % | 59,7 millions |
| Australie | 11,7 millions | 58,4 % | 4,4 millions | 21,7 % | 20,1 millions |
| République Slovaque | 3,1 millions | 57,6 % | 1,2 million | 22,4 % | 5,4 millions |
| Grèce | 6,3 millions | 57,1 % | 2,4 millions | 21,9 % | 11 millions |
| Nouvelle-Zélande | 2,2 millions | 56,2 % | 0,8 million | 20,9 % | 4 millions |
| Canada | 15,6 millions | 47,4 % | 4,9 millions | 14,9 % | 33 millions |
| France | 23,2 millions | 37,5 % | 5,8 millions | 9,4 % | 65 millions |
Pays en développement
Dans les pays en développement, l'obésité a quadruplé depuis 1980, portant à plus de 900 millions les personnes trop grosses dans le monde en développement, et, plus globalement à un humain sur trois le nombre de personnes en surpoids.
115 millions d'individus obèses sont dénombrés dans les pays en développement[réf. souhaitée] ; paradoxalement dans certains de ces pays, des personnes souffrant d'obésité et d'autres souffrant de dénutrition se côtoient. Ceci s'explique, en partie, par deux phénomènes d'origine économique : la chute du cours mondial du sucre et la fabrication d'huile est une activité subventionnée par les États dans nombre de ces pays. Par conséquent, l'huile et le sucre sont les denrées les moins chères, ce qui facilite leur accès pour ces populations, au détriment d'autres produits, ce qui peut se traduire par des carences en protéines, vitamines, oligo-éléments, etc.
En 2013, et d'après un rapport de la Organisation des Nations unies pour l'alimentation et l'agriculture, le Mexique a dépassé les États-Unis en tant que pays ayant la proportion d'obèses la plus élevée, avec 38,2 % (contre 31,8 % pour les États-Unis).
En 2002, la Chine connaît une importante augmentation de l'obésité (2,6 % de la population à un IMC supérieur ou égale à 30) et de surpoids en général (14,7 % de la population à un IMC supérieur ou égal à 25), qui touche ainsi environ 215 millions de Chinois. Le problème est principalement présent chez les jeunes (entre 7 et 18 ans) où il connaît une très forte augmentation, de l'ordre de 28 fois entre 1985 et 2000, principalement chez les garçons. Les causes sont similaires à celles des pays occidentaux. Les chiffres de 2008 confirment la forte progression de l'obésité en Chine : 90 millions de Chinois sont obèses et 200 millions en surcharge pondérale. Désormais un quart des adultes sont en surpoids ou obèses en 2008, alors qu'ils n'étaient que 8,8 % en 1989.
En 2013, Nuria Urquia publie un rapport stipulant que le taux d'obésité au Mexique s'élevait désormais à 32,8 %, soit plus que celui des États-Unis qui est de 31,8%. La cause première étant que le soda est la boisson la plus consommée, depuis que son prix est inférieur à celui de l'eau.
Dans les pays les plus pauvres, l'obésité est socialement valorisée. Par exemple, en Mauritanie, les jeunes filles en âge de se marier sont engraissées afin d'être plus séduisantes et de maximiser leur chance de trouver un conjoint. Contrairement aux pays développés, elle concerne les populations aisées, elle est par conséquent signe de réussite et de richesse.
Causes
Processus obésogènes
Les deux grands facteurs – « the Big Two » – traditionnellement impliqués dans le développement de l'obésité sont la consommation et la dépense énergétiques :
- L'apport énergétique quotidien, somme des calories apportées par les macronutriments présents dans l’alimentation : les glucides, simples (saccharose, fructose, lactose…) et complexes (amidon); les lipides ; et les protéines.
- La somme des dépenses énergétiques : échange de chaleur avec l'environnement (thermorégulation), d'autant plus important que la température extérieure est faible ; énergie nécessaire au fonctionnement de l'organisme (digestion p. ex.). Le cerveau à lui seul consomme environ 20 % de l'énergie totale et efforts physiques (marche, sport, activités physiques notables). Il faut noter que le niveau individuel estimé de ces besoins est bien inférieur aux valeurs des Apports Nutritionnels Conseillés, tandis que la notion d'Apports journaliers recommandés est la plus connue du grand public.
Dans ce cadre d'analyse, le maintien d'un poids-santé est une stricte question de comptabilité énergétique.
Lorsque l'organisme reçoit plus qu'il ne dépense, il stocke une partie de l'apport, sous forme de graisses dans le tissu adipeux. Cependant le métabolisme, très différent selon les individus, joue un rôle important, et certaines personnes vont donc plus facilement devenir obèses que d'autres.
La prise en compte de ces deux facteurs ne suffit pas à expliquer l'explosion de l'obésité contemporaine [réf. nécessaire]. Il y a eu bien d'autres périodes d'abondance alimentaire dans l'histoire qui n'ont pas été accompagnées d'obésité [réf. nécessaire]. Il faut donc prendre en compte des dérèglements de la régulation, dérèglements qui peuvent être de différentes origines combinées entre elles : hormonales (hyperinsulinisme), psychologiques (boulimie par exemple), métaboliques (perturbateurs endocriniens), alimentaires (aliments nouveaux à l'échelle historique, comme le sucre, les sodas, les jus de fruits, le chocolat, les crèmes glacées), déstructuration des repas, grignotage, environnementales (sédentarité, chauffage, automobile, marketing, télévision, publicité, stress, manque de sommeil, phénomènes inhérents à la vie moderne).
Troubles du comportement alimentaire et troubles psychopathologiques
Outre les effets secondaires des médicaments psychotropes, des troubles du comportement alimentaire sont souvent associés à l'obésité. Des carences socio-affectives, mais aussi des psycho-traumatismes dans l'enfance ou l'adolescence sont souvent retrouvées dans les antécédents d'adultes obèses.
Surconsommation et malnutrition
Pour la première fois dans l'histoire de l'humanité, une grande proportion des humains peuvent s'alimenter à suffisance, voire se suralimenter ou s'alimenter sans tenir compte de leurs besoins (par exemple en mangeant trop vite, ce qui ne permet pas de ressentir la satiété et d'interrompre le repas). Auparavant, des épisodes de disettes et de famines étaient plus répandus.
Cette surabondance de nourriture est attribuable aux moyens industriels de production de nourriture.
Lutter contre l'obésité, pas contre tous les gras Types de lipides et fonctions dans l'organisme
-
Stérols :
- Cholestérol (aux 2/3 fabriqué par le foie) : le cholestérol apporté par les aliments est généralement peu nocif. En revanche la production excessive (ou trop basse) par le foie, à partir des graisses consommées, augmente les risques cardiovasculaires. Dans les analyses du sang, il faut aussi distinguer le « bon cholestérol » (HDL) et le « mauvais » (LDL), seul en cause dans les maladies cardiovasculaires. C'est le rapport entre les deux qu'il faut surveiller, plus que le total du cholestérol.
- Phytostérols (Huiles, cacao, fruits, légumes) : régulation du niveau de cholestérol ; propriétés anti-inflammatoires ; diminution des risques de cancer et d’hyperplasie de la prostate ; renforcement du système immunitaire ; augmentation du taux de DHEA.
-
Tocophérols :
- Alpha (Vitamine E), beta, gamma, delta : huiles (sauf palme et coprah) : antioxydants, baisse des risques cardiovasculaires et de cancers.
- Phospholipides et sphingolipides (œuf, soja, germe de blé) : utiles au cerveau (neurones) et membranes cellulaires.
-
Acides gras :
- saturés (viandes, beurre, crème, huile de maïs, etc.) : augmentation des risques cardiovasculaires (C.V.), aux doses consommées par la majorité, dans la plupart des pays développés. L'industrie agro-alimentaire préfère souvent des corps gras de substitution au beurre, mais ils sont encore pires par les insaturés trans qu'ils contiennent :
- « insaturés trans » (Huiles raffinées, chips et frites industrielles, fritures, viennoiserie sans beurre, boulangerie de supermarché, margarines solides, biscuits secs, d’apéritif, craquelins, pâtisseries industrielles, pains de mie, quiches, tartes et pâtes à tarte industrielles, produits panés, pâtes à tartiner, sauces, vinaigrette, mayonnaises industrielles, graisses de bœuf, de mouton, produits laitiers) : Augmentation très forte des risques CV: hausse du mauvais cholestérol (comme le beurre) mais aussi baisse du bon.
- « mono insaturés (cis) », dont les Ω9 : (Huile d’olive, huiles végétales, graisse de canard, d’oie, chocolat) : Diminution des risques C.V.
- Poly-insaturés Oméga-3 (Huiles de noix, soja, colza, lin, groseilles, cassis, olive, poissons gras, crustacés) : diminution des risques C.V., mais en excès troubles cardiovasculaires et immunitaires. Les Ω3 nécessitent suffisamment de Ω6 pour pouvoir être assimilés, mais les doses de Ω3 consommées dans les pays développés sont (beaucoup) trop faibles par rapport aux Ω6.
- Poly-insaturés Oméga-6 (huiles de pépins de raisin, tournesol, noix, maïs, soja, colza, olive, graisses de volailles) : diminution des risques C.V., mais en excès troubles cardiovasculaires et immunitaires. Une obésité est ainsi constatée chez des nourrissons voire des fœtus, sans pouvoir incriminer grignotage ou absence d'exercice. L'alimentation, trop riche en Ω6, de la mère est en cause, voire la composition de laits en poudre, calquée sur celle du lait de mères consommant trop d'Ω6. (Études de Gérard Ailhaud [1, pp14–16]).
De très nombreux aliments sont accessibles, 7 jours sur 7 et 24 heures sur 24, indépendamment des repas, ce qui peut favoriser un grignotage de produits alimentaires à fortes charges caloriques. Le grignotage le plus usité est sans conteste celui à base de produits sucrés et gras (confiseries, chips…). Ces produits sont généralement riches en glucides simples et en lipides. Alors que les apports énergétiques sont largement comblés par ces produits, la sensation de satiété n'est toujours pas obtenue. Enfin, lors d'un repas, toujours les mêmes aliments (ce qui était le cas traditionnellement), la satiété (perte d'envie de manger) indique qu'un individu a un apport énergétique suffisant ; lorsque les aliments consommés sont inhabituels, cette information est faussée. L'industrie agroalimentaire a transformé nombres d'aliments qui ont vu leur index glycémique augmenter et ce faisant a introduit un biais dans l'unité de compte que constitue la calorie : les calories apportées par les protéines ne sont pas les mêmes, au niveau bilan global, que celles apportées par les glucides. Résultat : beaucoup de produits « light », sans graisses mais aussi très pauvres en protéines et chargés en édulcorants. Le raffinage et la présence du goût sucré dans ces nouveaux aliments industriels crée une véritable « toxicodépendance » qui, au long des ans, amène à une souffrance physiochimique quand l'organisme obèse en est privé.
Les critiques s'adressent également au rôle de la télévision, à la fois par l'inactivité physique qu'elle entraîne pour le spectateur et par l'effet de la publicité pour des produits alimentaires souvent gras et sucrés. Concernant l'influence de la publicité, un groupe de scientifiques français responsables de questions de nutrition affirmait en 2008, dans une tribune intitulée « Engraisser les enfants pour sauver la télévision », et se référant à « des rapports récents » : « Il existe même un lien entre une forte exposition aux publicités télévisées et l'obésité des enfants âgés de 2 à 11 ans ainsi que des adolescents de 12 à 18 ans. L'exposition à la publicité télévisée portant sur des aliments de haute densité énergétique (notamment sucrés et gras) est associée à une prévalence plus élevée de l'obésité. »
Les sociétés contemporaines sont source de stress. De nombreux individus peuvent alors ressentir un vide moral en eux, qu'ils compensent par la nourriture. (Voir boulimie).
En ce qui concerne l'alimentation, plusieurs facteurs sont en jeu: disponibilité permanente d'aliments, publicité portant essentiellement sur des aliments sucrés et/ou gras (en particulier auprès des enfants), et augmentation de la consommation de sucre et/ou de fructose.
La quantité de sucre consommé n'est pas le seul critère, leur qualité (index glycémique, sucre complet versus raffiné) joue beaucoup ; de même la teneur en graisses n'est pas le seul critère, leur qualité joue également un grand rôle : les huiles de première pression à froid sont par exemple beaucoup plus favorables que les huiles raffinées (extraites à chaud, ce qui élimine une bonne partie des apports bénéfiques, anti-oxydants notamment, et/ou avec des solvants), et plus favorables que les graisses saturées.
Régimes : ils peuvent paradoxalement parfois favoriser l'obésité. En effet, les mauvais régimes (pauvres en protéines et trop restrictifs) favorisent la perte de masse musculaire, qui est directement liée au métabolisme. Après ces mauvais régimes, il y a ralentissement du métabolisme et reprise accélérée du poids. Ces mauvais régimes sont carencés, principalement en apport protéique. Aucun régime n'apporte de solution durable (voir plus bas).
De nombreux travaux scientifiques mettent en cause le fructose, qu'il soit présent dans le sucre ou extrait industriellement du maïs
Il existe une corrélation entre la consommation de fructose et la fréquence de l'obésité. Le fructose, même s'il est « naturel », reste un glucide (un sucre) à consommer avec mesure. La consommation de fructose a beaucoup augmenté dans la deuxième moitié du XXe siècle. Le fructose n'induit pas ou peu de sécrétion d'insuline, et pas non plus de sécrétion de leptine (du grec, leptos, mince) qui est une hormone intervenant dans la satiété. L'insuline et la leptine sont deux éléments majeurs de la régulation de la prise alimentaire. Ainsi, à quantité égale, le fructose apporte autant de calories que le sucre de cuisine ou le glucose, mais n'induit pas aussi rapidement la satiété, ce qui aboutit en une consommation plus importante, avec pour conséquence une prise de poids qui n'aurait probablement pas eu lieu si le goût sucré avait été dû au sucre de cuisine ou au glucose. Le fructose augmente les taux de ghréline, hormone qui stimule l'appétit… Il existe des rapports faisant état d'une corrélation entre la consommation de fructose et l'obésité, spécialement l'obésité centrale (aussi appelée « obésité abdominale ») qui est habituellement vue comme la plus délétère.
Les mécanismes du métabolisme cellulaire seraient également en cause et particulièrement le niveau élevé d'insuline qui favoriserait l'accumulation des graisses dans les adipocytes, et empêcherait la mobilisation rapide des graisses. Les niveaux élevés d'insuline seraient liés à l'alimentation plus raffinée qu'historiquement, ainsi qu'à la multiplication des en-cas, jus et prises alimentaires entre les repas.
Alcool et obésité
De nombreuses études ont été conduites sur la relation entre la consommation de boissons alcoolisées et l'obésité. Bien que ces boissons apportent des quantités de calories non négligeables (1 gramme d'alcool apportant 7 kcal alors que les glucides apportent 4 kcal par gramme), la plupart des études concordent sur le fait que les consommateurs "raisonnables" sont moins touchés par l'obésité que les abstinents.
Ce résultat contre-intuitif pourrait provenir d'une thermogénèse augmentée par l'absorption d'alcool, mais cette explication ne semble pas suffisante. Les sujets qui consomment de l'alcool pourraient aussi être plus actifs que la moyenne, ou moins bien se nourrir. Les abstinents pourraient consommer plus de boissons sucrées, par rapport aux personnes qui consomment de l'alcool. L'alcool - un composé toxique à court terme et à long terme - pourrait aussi avoir d'autres effets sur certains processus physiologiques, par exemple le foie endommagé pourrait moins bien absorber les nutriments.
La consommation excessive de boissons alcoolisées, en particulier celles qui sont également riches en sucres (cocktails sucrés, vins doux, bières), est elle corrélée à l'obésité.
Sédentarité
Le mode de vie sédentaire est un facteur de risque d'obésité : l'activité physique s'est réduite en raison du développement des transports (voiture, transports en commun, ascenseurs…), des nouvelles technologies (télécommandes) et du temps passé devant les écrans (télévision, ordinateur, tablette, smartphone…) ne permettant souvent plus d'équilibrer le bilan énergétique. L'abondance alimentaire n'a pas nécessairement occasionné une hausse des apports énergétiques qui expliquerait la pandémie de l'obésité[réf. nécessaire]. Les apports énergétiques journaliers tendent même à diminuer, tout en restant supérieure aux dépenses énergétiques journalières[réf. nécessaire]. C'est ce dernier élément qui reste un facteur d'obésité[réf. nécessaire].
Des études récentes suggèrent cependant que, contrairement à une idée reçue, que le manque d'activité physique ne serait pas le facteur clé de l'apparition de l'obésité, que les populations plus physiquement actives ne dépensent pas plus d'énergie que celles plus sédentaires et que le sport a un faible impact sur le poids corporel (en l'absence de modification de l'alimentation).
Climatisation artificielle et chauffage
La thermorégulation assistée : les nouvelles technologies depuis les années 1980 ont permis la mise en place de climatisation et de chauffage facilitant la stabilisation de la température corporelle. Le corps ne lutte pas contre les variations de températures ce qui n'occasionne pas de dépenses énergétiques importantes au niveau du tissu adipeux brun, affaiblit le système de thermorégulation et modifie le taux métabolique de base.
Perturbations du sommeil
Les dérèglements du sommeil causent plusieurs modifications neuroendocriniennes obésogènes causant la surconsommation des aliments, mais aussi d'autres modifications plus subtiles de la gestion métabolique de l'énergie ; une durée inférieure à 6 heures de sommeil est reconnue comme étant à risque de prise de poids, ceci étant dû à un taux de leptine plus faible que celui que prédit le pourcentage de graisse corporelle chez les patients de l'étude. Il est prouvé que la réduction du temps de sommeil diminue les bénéfices d'un régime amaigrissant. Une étude australienne confirme ce rôle du manque de sommeil chez l'enfant : chaque heure de sommeil en moins entre 3 et 5 ans se traduit par 0,7 kg en plus à l'âge de 7 ans par rapport à la moyenne du poids d'une population de référence du même âge.
Les perturbations du rythme circadien entraînent également une diminution du métabolisme.
Le stress chronique est corrélé avec une mauvaise qualité du sommeil. Plusieurs études établissent une relation entre le stress et les "fringales", des envies soudaines et parfois incontrôlables de certains aliments, souvent gras et sucrés.
La lumière bleue rayonnant des écrans des téléphones portables et des ordinateurs a fait l'objet d'études qui ont été validées par l'INSERM et qui attestent de l’impact négatif de l’utilisation intensive le soir des écrans générateurs de lumière bleue associée à une heure trente de sommeil en moins, générant ainsi risque accru de surpoids et d’obésité corrélé avec la durée passée sur ces écrans.
In utero
Selon deux études respectivement publiées en 2010 et 2011, la seconde étant basée sur 101 enfants, un surpoids de la mère affecte déjà le métabolisme du fœtus et de l'embryon, en annonçant déjà des troubles du métabolisme pour l'enfant et le futur adulte (toute la vie), ce qui fait dire à certains chercheurs de l’Imperial College de Londres que la prévention devrait commencer in utero.
Un IMC élevé de la mère avant la grossesse prédispose statistiquement à des bébés plus gros, et dont le foie est plus riche en graisse, ainsi qu'à un risque augmenté de troubles du métabolisme, reste à faire la part des causes génétiques et seulement liées à l'obésité de la mère et à comprendre les liens de causes à effets.
Facteurs environnementaux, dits « obésogènes »
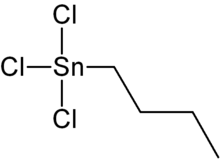
On a statistiquement constaté chez l'Humain que l'exposition à la pollution particulaire de l'air renforce le risque d'obésité, probablement pour des raisons cardiovasculaires tout comme elle favorise le diabète de type 2 et hypertension.
Une augmentation de la prévalence de l'obésité est aussi observée chez d'autres espèces animales que l'humain. Elle indique qu'il existe bien des causes environnementales au phénomène. Une étude de 2011 a porté sur plus de 20 000 animaux appartenant à 12 espèces (singes, grands primates, chats, chiens, marmottes, rats, souris, notamment) vivant dans des environnements divers. Elle a constaté une augmentation hautement significative de la prévalence de l'obésité. Des perturbateurs endocriniens ou métaboliques (voir ci-dessous), et certaines infections virales (en particulier à l'adénovirus AD-36 (en)) sont deux types de causes environnementales identifiées. Mais la reprogrammation épigénétique pourrait aussi être en cause, en réponse à la pollution de l'air, à des changements dans l'abondance de nourriture, à l'absence de prédateurs et à l'apparition de nouveaux stresseurs.
Des facteurs « obésogènes » ont été soupçonnés puis détectés (ex : dérivés du butylétain) dans le corps humain et étudiés par les épidémiologistes depuis quelque temps.
Ils ne sont pas encore bien identifiés, mais le rôle d'un environnement obésogène semble être l'une des causes (), à la suite du constat d'une augmentation régulière de la prévalence de l'obésité aux États-Unis (depuis 150 ans, avec une nouvelle hausse légère mais statistiquement significative en 2000-2010). En 2011, aux États-Unis, plus de 35 % des adultes et près de 17 % des enfants de 2 à 19 ans sont obèses, et un autre tiers est en surpoids. De plus, chez les humains, même ceux qui sont à l'extrémité basse de l'IMC [indice de masse corporelle] tendent à prendre du poids. Ce fléau touche de nombreux pays, et de plus en plus les pays en développement, ce qui inquiète l'OMS.
Les animaux de compagnie, et les animaux de laboratoire (rats, singes), ainsi que les rats urbains commensaux de l'Homme en sont aussi victimes. Le poids corporel moyen du rat des villes a augmenté durant la seconde moitié XXe siècle, ce qui selon YC Klimentidis (biosatisticiens et généticien de l'université d'Alabama de Birmingham) devrait nous alerter, tout comme les canaris alertaient les mineurs de la présence de grisou dans les mines au XIXe siècle. L'ensemble de ces tendances ne semble pas uniquement pouvoir s'expliquer par des facteurs comportementaux (choix alimentaires, exercice), et appelle une explication et un « déclencheur » environnemental.
Il existe donc maintenant un faisceau de preuves convaincantes que des produits chimiques « obésogènes », toxiques ou non, d'origine agricole et/ou industrielle et introduit dans l'alimentation, l'eau, l'air et l'environnement global peuvent altérer les processus métaboliques et prédisposer certaines personnes à grossir Ce sont notamment des produits chimiques, dont médicamenteux et dits phytosanitaires.
Perturbateurs endocriniens
Un autre changement récent dans l'histoire humaine est la contamination du système endocrinien par des dizaines à centaines de produits chimiques de synthèse. Depuis le milieu du XXe siècle environ, les perturbateurs endocriniens, et surtout certains polluants organiques persistants, ne cessent d'augmenter en nombre et en quantité dans l'environnement (et donc dans les organismes). Leur capacité à imiter ou à contrecarrer certaines hormones (œstrogènes, testostérone, hormones thyroïdiennes, notamment) est démontrée ; plusieurs types de preuves les désignent comme suspects dans la récente « épidémie » mondiale d'obésité. Ils interagissent avec d'autres facteurs hormonaux qui régulent normalement le poids tout au long de la vie marquée par des évènements tels que le développement intra-utérin, la naissance, la puberté, les grossesses, les accouchements, la ménopause ou l'andropause, le vieillissement… qui ont une influence notable sur le poids via la modification des taux d'hormones sexuelles et thyroïdiennes. Fait notable, la première prise de contraception hormonale entraînera fréquemment la prise de quelques kilos.
En raison de cette accumulation de preuves in vitro, in vivo, et épidémiologiques que ces pesticides, plastifiants, antimicrobiens, et retardateurs de flammes agissent comme des perturbateurs du métabolisme dans l'obésité, mais aussi le syndrome métabolique, et le diabète de type 2, il est maintenant convenu de les qualifier de perturbateurs métaboliques ou du métabolisme (metabolic disruptors).
Environnement pharmaceutique
Des facteurs iatrogènes (voir iatrogénèse) sont connus. Des psychotropes :
- neuroleptiques
- antidépresseurs (en particulier les plus anciens, comme les tricycliques, mais aussi la duloxétine)
- des benzodiazépines
- le lithium
Des traitements hormonaux (dont contraceptifs oraux ou injectables), dont :
- œstrogènes
- progestatifs
- androgènes
Mais aussi certains antiépileptiques et antalgiques neurotropes, des médicaments anti-cancéreux, des antidiabétiques (en particulier les glitazones), certains antihistaminiques, les corticoïdes, certains dérivés de l'ergot de seigle utilisés dans le traitement de fond des migraines.
Environnement microbiologique
Des travaux récents ont montré qu'un déséquilibre dans l'écologie microbienne du microbiote intestinal peut induire ou exacerber l'obésité ; la perte de poids s'accompagnant d'ailleurs souvent d'un rétablissement de la flore intestinale qui a des impacts sur l'inflammation, la sensibilité à l'insuline et l'accumulation des graisses, trois facteurs impliqués dans l'obésité.
La perturbation du microbiote par des traitements antibiotiques - surtout dans l'enfance - favoriserait parfois l'obésité. Ceci concorde avec le fait qu'en élevage intensif les antibiotiques à faible dose sont utilisés pour améliorer le gain pondéral des animaux.
Les enfants nés par césarienne sont privés d'une partie du microbiote de leur mère. Ils sont plus susceptibles de devenir obèses.
Facteurs héréditaires
La contribution de l'hérédité est peu à peu mieux connue. 6 ou 7 gènes seraient impliqués dans les formes monogéniques (dues à un seul gène) de l’obésité. Une vingtaine d'autres - à faible effet - causeraient ou faciliteraient des obésités dues à l'action conjointe de plusieurs gènes. Mais cela n’explique encore ni tous les mécanismes, ni toute l'héritabilité liée à cette maladie. Tous ces gènes codent des protéines exprimées dans le cerveau (dans l'hypothalamus ou dans les neurones régulant l'appétit).
Des gènes responsables ont été identifiés, qui interviennent sur la production par les adipocytes de leptine, une hormone (protéine) agissant au niveau du système nerveux central sur le contrôle de l'appétit et de la dépense énergétique.
Une mutation touchant le gène codant les récepteurs β3-Adrenergiques, ceux-ci principalement retrouvés à la surface des adipocytes, pourrait être également une des causes de l'obésité. En effet, lors d'un effort physique, ceux-ci ont en temps normal pour fonction de déclencher la libération d'acides gras (stockés sous forme de triglycérides) par les tissus adipeux, à la suite d'une stimulation du récepteur par un agoniste (adrénaline). Une fois ce processus enclenché (β3-Adr → protéine Gs→ adénylate cyclase → AMPc → protéine kinase A → lipase), des acides gras sont libérés dans la circulation sanguine. Les différentes cellules de l'organisme peuvent ainsi capter ces acides gras (qui diffusent librement à travers la membrane plasmique), les diriger vers la matrice mitochondriale (via la transformation en acyl-CoA → acylcarnitine → acyl-CoA), et les convertir en acétyl-coenzyme A (β-oxydation), qui sera utilisé dans le cycle de Krebs et la chaîne respiratoire dans le but de produire de l'énergie (ATP). Il semble ainsi logique qu'un défaut de fonctionnement de ces récepteurs soit une des causes de la persistance de tissus adipeux chez les personnes concernées.
Une des formes rares et sévère d’obésité (1 % des cas, associée à un retard mental) est associée au manque (délétion) d'un morceau du chromosome 16 ; quand ces 30 gènes manquent, le fait de ne disposer que d'une seule copie de ces gènes multiplie par 50 le risque de surpoids.
Le mode de vie influe aussi sur les facteurs génétiques. L'hypothèse du phénotype économe considère que le corps a été habitué depuis des millénaires à devoir faire face au manque ; la sélection naturelle aurait alors favorisé des personnes capables de stocker en période d'abondance pour faire face aux périodes de disette. Paradoxalement ces personnes seraient alors les moins adaptées à une abondance régulière. Le meilleur exemple de cette interaction entre génétique et mode de vie est fourni par les indiens Pimas. En effet, ce peuple est divisé en 2 communautés, l'une vivant en Arizona aux États-Unis et l'autre dans la Sierra Madre au Mexique. La moitié des adultes Pimas d'Arizona sont diabétiques et 95 % de ceux-ci sont obèses ; le différentiel de l'IMC est d'environ de 10 (34,2 et 24,9) entre les Pimas d'Arizona et ceux du Mexique, et la prévalence de l'obésité est de 70 %. L'hypothèse de la « piste carnivore » émise par Brand-Miller & Colagiuri en 1994 met aussi en jeu la sélection de gènes impliqués dans la résistance à l'insuline (résistance qui est à l'origine de l'obésité et de maladies chroniques du syndrome métabolique), chez les chasseurs-cueilleurs caractérisés par un régime alimentaire carnivore, pauvre en glucides. L'alimentation plus diversifiée chez les agriculteurs du néolithique aurait eu pour effet un relâchement de la pression de sélection, d'où une diminution en fréquence des génotype favorisant la résistance à l'insuline. Depuis la révolution industrielle, de nombreux aliments consommés dans le monde occidental sont devenus hautement transformés pour en faciliter la préparation, l'emballage, le stockage et la distribution. Parmi eux, les aliments à indice glycémique élevé (féculents blancs, gâteaux, pains et pâtisserie à base de farine raffinée, snacks ou fast food) entraînent un hyperinsulinisme et exposent les personnes résistantes à l'insuline, à développer des maladies métaboliques.
Par ailleurs, avec une même alimentation et une même pratique physique, la prise de masse varie selon les individus (selon leur métabolisme). L'obésité est plus importante dans les familles Pimas où un ralentissement du métabolisme énergétique au repos a été mis en évidence.
Une mutation du gène FTO augmenterait très sensiblement le risque d'obésité, et d'autant plus que cette mutation est homozygote (c'est-à-dire, présente sur les deux chromosomes).
Autres causes
Chez les très jeunes enfants, des facteurs de risque de surcharge pondérale dès la période prénatale peuvent être diagnostiqués. Ils incluent la surcharge pondérale de la mère en début de grossesse, la prise de poids excessive en cours de grossesse, le diabète gestationnel et le tabagisme.
L'arrêt du tabac entraînerait une prise de poids de quelques kilos en lien avec l'action métabolique de la nicotine. Cet effet, connu du public, apparaît d'ailleurs comme un frein - chez des femmes en particulier - à la décision d'arrêter de fumer.
Le microbiote intestinal des sujets atteints d'obésité est spécifique.
Facteurs culturels, en Mauritanie, l'obésité est un canon de la beauté féminine chanté par les poètes : les filles sont « gavées » dès leur plus jeune âge.
Environnement économique : l'obésité affecte en France 7,5 % des enfants d’ouvriers, contre 2,7 % des enfants de cadres selon une étude publiée en aout 2019 par la Direction de la recherche, des études, de l’évaluation et des statistiques (Drees).
Conséquences
Médecine
Un individu souffrant d'obésité court plusieurs risques. Selon les résultats (publiés en 2019) d'un suivi de 2,8 millions de Britanniques : l'obésité sévère de classe III (IMC de 40 à 45 kg/m2) rend l'adulte 12 fois plus susceptibles de développer un diabète de type 2, et le rend 22 fois plus à risque d'apnée du sommeil (par rapport aux pairs de poids normal). L'obésité de classe I (30–35 kg/m2) expose à 70% de risques supplémentaires d'insuffisance cardiaque. La mortalité croît dès que l'indice de masse corporelle dépasse 25 kg m−2 et l'espérance de vie diminue d'autant plus que cet indice est haut ; cette réduction est évaluée à 8 ans chez les grands obèses.
Le niveau optimal serait un indice compris entre 22,5 et 25 kg m−2. En dessous de ce seuil, la mortalité augmenterait également sensiblement.
- diabète : alors que le diabète sucré (diabète de type 2) apparaît normalement à partir de 40 ans, on voit apparaître du diabète sucré dès l'adolescence chez les obèses ;
- hypertension, accident vasculaire cérébral et accident cardiovasculaire ; il est à noter qu'aucun lien n'a été établi entre le risque d'arrêt cardiaque et l'obésité, qu'elle soit générale ou abdominale ;
- Chez la femme enceinte obèse, la grossesse et les accouchements sont plus à risques (hta gravidiques, accidents thrombo-emboliques, césariennes), et la morbi-mortalité périnatale est augmentée ; on note par ailleurs une augmentation significative de CIV de fentes labiales et d'anomalies oculaires chez les enfants nés de mères obèses (alors que surpoids n'est pas associé à ces sur-risques). Le fait d'être obèse augmente les risques de fausses couches et aussi diminue les chances de succès d'une fécondation in vitro dû à des dérèglements hormonaux ;
- stéatose hépatique ;
- maladies virales, probablement en raison d'un système immunitaire altéré les obèses sont plus vulnérables à la grippe ou à la COVID-19, y compris dans le cas de la COVID-19 chez l'enfant
- Apnée du sommeil ;
- problèmes articulaires divers : arthrose, tassements vertébraux…
- dépendance psychologique à la nourriture : sensation de dépression, de malaise, de déprime et de « vide » entre les repas qui s'en va lorsque l'on mange.
- Risque accru de démence sénile ou de perte d’acuité cognitive. Plusieurs indices suggéraient un lien entre obésité et démence sénile chez les obèses à un âge avancé. Les CNRS et l’INSERM ont en 2006 confirmé une relation linéaire reliant l'excès de poids et certaines capacités cognitives, à un stade plus précoce, chez l’adulte d'âge moyen en bonne santé. Le suivi sur 5 ans (1996 - 2001) d’une population (2 223 hommes et femmes de 32 à 62 ans) a montré une dégradation des résultats aux tests cognitifs standards chez les personnes d'indice de masse corporelle (IMC) élevé. L'étude a éliminé certains biais potentiels (niveau d'éducation, diabète, pression sanguine), mais on ne sait pas encore si ces performances sont affectées par l’obésité elle-même ou par le mode de vie ou certains aliments plus souvent consommés par ceux qui sont victimes de l’obésité, ou pour des causes génétiques qui seraient des facteurs favorisants de l’obésité ou pour d’autres raisons mal comprises. Des substances stockées et/ou émises par les cellules adipeuses pourraient inhiber le fonctionnement du cerveau, comme d’ailleurs les impacts vasculaires de l'obésité, qu’on suspecte d’être responsables de certaines démences. Chez ces personnes, le vieillissement cognitif semble donc pouvoir être amélioré en traitant précocement les facteurs de dérèglement du comportement alimentaire et du métabolisme.
La mémoire est notamment affectée ; à partir de 20 kg/m2 d’IMC, 9 mots sur 16 sont mémorisés contre 7 pour ceux dont l’IMC dépasse 30 kg/m2, et la mémoire a légèrement baissé en 5 ans pour les IMC élevés dans le cadre de l’étude. Une étude menée aux États-Unis a montré que les enfants atteints d’obésité avait des compétences en mathématiques et en orthographe plus faibles que les enfants non obèses, ainsi qu'une diminution de l'attention et de la flexibilité mentale. L’étude note un QI globalement inférieur à la normale sans que la mémoire ne soit significativement affectée. Les chercheurs ont également trouvé des différences dans la structure et le volume du cerveau, les sujets obèses présentant notamment un hippocampe de taille inférieure à la normale (l’hippocampe est impliqué dans l'apprentissage et la mémorisation de nouvelles informations). Une autre étude indique que l'âge des personnes obèses aurait un effet sur l'augmentation de la démence sénile, les personnes devenant obèses plus jeunes courant plus de risque de contracter la maladie d'Alzheimer que celles devenant obèses plus âgées. - cancers : la survenue de certains cancers est corrélée avec l'indice de masse corporelle. Il s'agit en particulier des cancers de la vessie, ceux du pancréas, de l'estomac. Chez la femme, un poids élevé augmente le risque de survenue de cancers du sein, de l'endomètre, du rein, de l'œsophage ainsi que celui de certaines leucémies. L'obésité serait responsable de près de 5 % des cancers de la femme ménopausée et pourrait être responsable de près de 70 000 cancers annuels en Europe.
- vieillissement accéléré du cerveau : les personnes en surpoids ou obèses présentent un rétrécissement de la matière blanche plus important que celui observé chez les personnes de poids normal ce qui correspond à un vieillissement prématuré du cerveau. Il n'existerait cependant pas de déficit dans les capacités cognitives, mesurées par des tests de quotient intellectuel.
En 1992, l'obésité a été la cause estimée de 55 000 décès en France, essentiellement par maladies cardiovasculaires et diabète. Par ailleurs, du fait des complications du diabète, l'obésité est la première cause de cécité avant 65 ans en France, et la première cause d'amputation. Cette surmortalité se retrouve chez tous les âges, ethnies ou sexes.
Par ailleurs, l'obésité est la cause principale du syndrome métabolique, maladie de la régulation métabolique concernant essentiellement le foie et le pancréas mais ayant un impact sur tout le corps.
Une obésité importante peut rendre difficile, voire impossible certaines explorations (ou les rendre plus dangereuses : par exemple plus de radiations dans les examens radiologiques) ce qui rend plus complexes certains diagnostics. De même, la dose des médicaments a été essentiellement étudiée pour des poids habituels et peuvent n'être pas adaptée dans les cas d’obésité extrême.
L'index de masse corporelle chez l'enfant serait directement corrélé avec le risque de développer une maladie cardiovasculaire, une fois adulte, mais il semble que si on parvient à normaliser le poids chez l'enfant, on atténue voire on élimine le sur-risque cardiovasculaire lié à l'obésité infantile.
L'homme le plus lourd du monde à ce jour, l'américain Robert Earl Hughes, est mort en 1958 à 32 ans d'un arrêt cardiaque lors d'une crise d'urémie.
Psychologie
L'obésité peut entraîner dépression, mal-être, complexes, inhibition, rejet de son corps et de sa propre personnalité. L'individu obèse risque de souffrir de discrimination et de mise à l'écart. Celui-ci pâtit de sa condition dans sa vie amoureuse. Selon une étude présentée à la Conférence internationale sur l'obésité d'Amsterdam en 2009, « les hommes obèses à 18 ans ont quasiment 50 % de chances en moins d'être mariés à l'âge de 30 ou 40 ans ».
Société
Coût économique
L'obésité a un coût économique, provenant notamment de l'accroissement des dépenses médicales induites et d'une plus faible productivité au travail. Selon un rapport de l'Organisation internationale du travail (OIT) :
« Les études ont montré que le risque d'absentéisme est deux fois plus élevé chez les travailleurs obèses que chez les travailleurs sains. L'obésité représente 2 à 7 pour cent des dépenses totales de santé dans les pays industrialisés. Aux États-Unis, le coût occasionné par l'obésité est estimé à 99,2 milliards de dollars. »
Aux États-Unis, les dépenses médicales d'une personne obèse en 2008 sont supérieures de 36 % à celle des personnes ayant un poids normal. Dans ce même pays en 2005, près de 16 % du budget de la santé serait consacré aux maladies en rapport avec l'obésité.
Stigmatisation et discriminations
Les personnes obèses sont victimes de moqueries, de harcèlement et de mises à l'écart en raison de leur apparence physique (à l'école, au travail, pour accéder à une boite de nuit, pour réserver une place dans un avion, etc.).
Erving Goffman définit le concept de stigmatisation comme un processus qui tend à discréditer un individu considéré comme « anormal », « déviant »… c’est au cours d’interactions sociales que l’étiquette de « déviant » est attribuée à un individu par d’autres individus, supposés « normaux ». Une fois attribuée, celle-ci justifie des discriminations sociales. Le caractère deviant devient le « statut principal » (master status) de l'individu qui se trouve réduit à la caractéristique « déviante » et ses autres qualités sociales passent alors au second plan. C’est ainsi que les personnes obèses sont plus souvent caractérisées par leur poids que par d’autres attributs sociaux. Elles sont typifiées comme « trop grosses » et ce statut prend le pas sur toutes les autres qualités du sujet. Deux types de travaux ont été réalisées : ceux qui visent à dresser l’inventaire et à décrire les formes de stigmatisation et ceux qui cherchent à faciliter le vécu des discriminations par les personnes obèses.
Les femmes à forte corpulence sont particulièrement victimes de ces comportements et de discriminations à l'embauche. Les tests par envoi de CV de l'observatoire des discriminations ont montré ce phénomène, qui est confirmé par les sondages disponibles de la Sofres, en particulier. Selon l'universitaire Jean-François Amadieu, cette stigmatisation des personnes obèses ou en surpoids s'apparente à une tyrannie de la minceur.
La discrimination dans les transports est très répandue avec, par exemple, l'obligation faite aux personnes obèses de payer deux sièges sur beaucoup de compagnies aériennes.
Au travail
Dans la sphère professionnelle, l’obésité est un problème majeur. L’obésité peut entraîner des conséquences néfastes, comme :
- Une moindre rémunération,
- Un rejet et discrimination sociale,
- Une altération de la qualité de vie,
- Des discriminations à l’embauche.
En effet, une étude menée par l’IFOP, sur les inégalités concernant le domaine de l’emploi en 2015 révèle des discriminations liées aux personnes obèses en augmentation de 63%. Menée sur 1002 salariés de 18 ans et plus, et environ 500 demandeurs d’emploi, cette étude confirme les difficultés et les inégalités rencontrées par les individus obèses dans le milieu du travail.
En France, les salariés en situation d’obésité ou les personnes s’estimant discriminées dans l’emploi ou à l’embauche peuvent se prévaloir de l’article L. 1132-1 du Code du travail. Ce texte énumère les nombreux motifs de discriminations prohibés, soit : l’état de santé, le handicap et l’apparence physique.
Il en résulte qu’un salarié licencié en raison de son obésité peut agir sur le terrain de la discrimination fondée sur l’apparence physique pour obtenir la nullité de son licenciement, peu important que cette obésité constitue ou non un handicap au sens de la directive 2000/78.
Signe de décadence
Le développement de l'obésité constitue, aux yeux de certains spécialistes, l'un des signes de décadence d'une société. Ce thème est notamment développé par l'historien britannique Niall Ferguson qui se réfère aux conclusions classiques de l'historien britannique Edward Gibbon sur la décadence physique des citoyens à la fin de l'Empire romain.
La question de l'obésité comme signe de déclin des États-Unis est également mise en avant par des géopolitologues, tel le Français Dominique Moïsi, qui cite en 2008 l'obésité parmi les signes de recul des États-Unis :
« L’évolution de leur corps, avec le nombre toujours plus grand d’obèses, l’approfondissement de leur endettement, le manque d’appétence des soldats américains pour des aventures extérieures sont autant de symboles de ce qui pourrait s’apparenter à un déclin. »
Les autorités américaines commencent à prendre conscience des implications stratégiques du problème. Ainsi, le , lors d'une conférence à l'université de Caroline du Sud, le surgeon general (responsable fédéral en matière de santé) des États-Unis, Richard Carmona, a comparé l'obésité avec un « terrorisme de l'intérieur », s'interrogeant notamment, concernant l'avenir des Américains :
« D'où viendront nos soldats, nos marins, nos aviateurs ? D'où viendront nos policiers, nos pompiers […] ? »
Prévention
L'obésité est un problème qui se traite sur le moyen et le long terme, avec un suivi médical voire psychologique. Le suivi médical et psychologique ont pour but de surveiller à ce que l'obésité et ses complications ne s'aggravent pas. L'obésité peut être en grande partie évitée en équilibrant son apport énergétique pour conserver un poids normal. À titre préventif, une alimentation régulière, basée sur le respect des heures des repas, permet de mieux contrôler ce qui peut être consommé. Le Programme national nutrition santé a été créé en France pour lutter contre ce fléau. Il propose des repères nutritionnels sur son site internet.
L'industrie agroalimentaire a tendance à mettre des matières premières bon marché dans les plats préparés afin de réduire le coût de fabrication, et notamment du sel, des sucres et des graisses produites à partir d'huiles hydrogénées contenant des acides gras insaturés trans, augmentant fortement les risques cardiovasculaires. Il est aussi vivement recommandé d'avoir une activité physique minimale. À défaut de pratiquer un sport, faire au moins une demi-heure de marche à pied par jour.
Enfin les facteurs psychologiques (plaisir de manger) et sociaux (manger ensemble, au cours d'un bon repas) jouent très favorablement. En effet, l'acte alimentaire ne devrait pas être uniquement un acte physiologique mais également une source de plaisir. La culpabilité peut être un facteur aggravant de l'obésité.
Obésité infantile
Il a fallu attendre les années 2000 pour voir apparaître une définition internationale de l'obésité de l'enfant. Les maladies cardiaques, l'hypertension artérielle (hypertension) et les problèmes articulaires se retrouvent souvent chez les enfants en surpoids. Le diabète de type 2 n'est pas rare, il est souvent précédé d’une tolérance au glucose. L’augmentation du taux de cholestérol favorise aussi les calculs biliaires et les inflammations du foie.
La prévention auprès des enfants est importante. Ils sont les plus sensibles aux sollicitations publicitaires pour les aliments, ils sont naturellement attirés par les goûts sucrés, et une bonne partie des enfants a été habituée très tôt à un déséquilibre de l'alimentation, y compris dans le ventre de leur mère, si elle avait une alimentation déséquilibrée. C'est d'autant plus difficile de contrarier ces mauvaises habitudes qu'elles sont plus anciennes, cela demande plus de temps et de patience, pour eux et pour leur entourage.
En raison du mode de vie moderne, il devient difficile pour les parents de contribuer à une bonne nutrition de leurs enfants :
- horaires de travail des parents faisant qu'ils sont souvent moins disponibles ;
- éloignement des grands-parents pour des raisons professionnelles, ceux-ci ne peuvent pas garder les enfants au retour de l'école et leur transmettre de « culture culinaire »
- perte des repères nutritionnels traditionnels qui faisaient la force de certaines régions ou pays (notamment en France dans le Sud Ouest, ou dans les pays méditerranéens).
L'Association santé environnement France (ASEF) et ses médecins ont mené une enquête révélant que les enfants avaient de mauvaises habitudes alimentaires et des connaissances culinaires limitées. Selon cette enquête, à table près d’un enfant sur quatre boit du sirop, du jus de fruit ou du soda et 10 % rajoutent des sauces systématiquement (mayonnaise ou ketchup). Quatre-vingt-sept pour cent (87 %) des enfants ne savent pas ce qu’est une betterave et un écolier sur trois ne reconnaît pas un poireau, une courgette, une figue ou un artichaut. Un quart des enfants ne savent pas que les frites sont des pommes de terre et 40 % ne connaissent pas la composition des chips, du jambon ou des nuggets.
C'est pourquoi l'éducation à la nutrition est très importante, à l'école. Les expériences menées dans plusieurs villes françaises (programme E.P.O.D.E. : « Ensemble, prévenons l'obésité des enfants ») montrent l'utilité et l'efficacité de cette éducation, à la fois pour les enfants et pour leurs parents : ce sont les enfants qui se font les ambassadeurs d'une alimentation équilibrée auprès de leurs parents. Pour les enfants obèses, une prise en charge familiale, psychologique et médicale est primordiale.
Pour favoriser la recherche sur l'obésité enfantine, l'European Childhood Obesity Group (ECOG) et la Fondation Louis-Bonduelle décernent un prix qui récompense une recherche sur l'obésité enfantine.
Dans plusieurs pays du monde (Allemagne, Angleterre, Autriche, Australie, Danemark, Écosse, États-Unis, Japon, Luxembourg, Norvège, Royaume-Uni, République tchèque, Suède et Suisse) existent des « crèches en forêt ». Les enfants y passent leur temps en plein air (dans une forêt) – ils y ont assez d’espace pour bouger, courir et s’amuser. Leur motricité, système immunitaire et le niveau de la santé sont beaucoup plus élevés que dans les crèches ou garderies traditionnelles[réf. souhaitée].
Un rapport de l'OMS du 11 Mai 2021, délivré dans une conférence de presse à Copenhague, fait part de l'impact de la pandémie de Covid 19 sur le taux d'obésité chez les enfants. « La pandémie pourrait aggraver la tendance […] à l'augmentation de l'obésité infantile », a expliqué le docteur Hans Henri P. Kluge, directeur régional de l’OMS pour l’Europe. En effet, selon ce rapport de l'OMS, en moyenne, 1 enfant sur 2 utilise des transports actifs (marche ou vélo) entre le domicile et l’école. La fermeture des écoles et le confinement ont donc pu avoir un impact sur leurs heures d’activité physique et leur accès à des repas scolaires. L'OMS relève aussi, au niveau de l'activité sportive, que les familles les plus modestes sont plus susceptibles d'amener leurs enfants à l'école en marchant ou à vélo, tandis que les familles les plus riches vont inscrire les enfants à un sport. La pandémie est donc susceptible de renforcer les inégalités.
Politiques de prévention
Amériques
Il existe de nombreuses associations de lutte contre l'obésité aux États-Unis : Stop Obesity Alliance (Alliance contre l'obésité) est basée à Washington DC.
En Californie, le code de l'éducation prévoit des cours d'éducation physique dans les écoles publiques : 200 minutes de sport au moins tous les 10 jours d'école dans le primaire ; 400 minutes dans le secondaire. Les États de Floride, Arkansas et Pennsylvanie ont récemment lancé des programmes de sensibilisation des parents sur l'obésité infantile, par l'intermédiaire des écoles : par exemple, les établissements scolaires de l'Arkansas envoient aux familles un courrier les avertissant de l'obésité de leurs enfants depuis 2003. Les écoles ont introduit plus de fruits et de légumes dans les menus et ont augmenté les boissons sans sucre. Le gouverneur de l'Arkansas, Mike Huckabee et Bill Clinton ont annoncé en 2006 que les producteurs de soda ont décidé de remplacer les boissons sucrées dans les distributeurs. Cette politique a permis d'arrêter la progression de l'obésité chez les enfants. Cadburry Schweppes, Pepsi et Coca-Cola ont annoncé qu'ils retireront leurs sodas des écoles à la rentrée 2008. Coca-Cola a également lancé une nouvelle boisson qui ferait maigrir appelée Enviga.
L'entreprise McDonald's, considérée comme en partie responsable de l'obésité de par la taille de ses menus ainsi que ses pratiques commerciales (vu dans Super Size Me) a décidé de financer la lutte contre l'obésité et le diabète en faisant un don de deux millions de dollars au Scripps Research Institute.
En 2002, la sortie du livre Fast Food Nation relance le débat sur l'obésité aux États-Unis. En 2004, le film documentaire Super Size Me de l'Américain Morgan Spurlock met en relief les dangers du fast-food qui entraînent l'accroissement de l'obésité. Les autorités sanitaires de la municipalité de New York ont décidé d'interdire les graisses d’origine industrielle dans les 24 000 restaurants que compte la ville. Elles imposent également aux fast-food d'afficher en grand les calories sur leurs menus. À Chicago, un projet d'interdiction des graisses issues d'hydrogénation industrielle sont à l'étude en 2006. La chaîne de restauration rapide Kentucky Fried Chicken a annoncé en , la substitution de ces graisses par une huile de soja dans ses 5 500 restaurants américains à partir d'. Les fast-food de Manhattan ont l'obligation d'afficher les calories contenues dans leurs menus.
La municipalité de Los Angeles envisage en de proposer un « moratoire de deux ans sur la construction de nouveaux fast-foods dans les quartiers défavorisés du sud de la ville ».
En 2013, les maires de 18 grandes villes américaines et des autorités de certains États proposent que les food stamps (aides sociales fédérales bénéficiant à 47 millions d'américains pauvres, administrées par les États) ne permettent plus d'acheter des boissons sucrées. Cette idée progresse au Congrès.
Europe
En France, une campagne de sensibilisation lancée en 2002 incite les gens à manger au moins cinq fruits et légumes par jour et à pratiquer l'équivalent d'une 1/2 heure de marche par jour (Programme national nutrition-santé — PNNS, puis PNNS 2). En 2007, les publicités destinées aux produits alimentaires pour enfants doivent être moins nombreuses et un message doit indiquer les risques que l'excès de ce genre de produits peut engendrer : sur les chaînes destinées aux enfants et lors des programmes pour la jeunesse, sont diffusés en petits caractères au bas des spots publicitaires les conseils « manger 5 fruits et légumes par jour », « dépense toi bien » et « évite de manger trop gras, trop sucré, trop salé ». L'efficacité de ce message sanitaire est sujette à caution, « la moitié des consommateurs ne le comprennent pas et pensent qu'il signale un aliment bon pour la santé ».
En 2005 les distributeurs automatiques de boissons dans les écoles ont été interdits. En 2012, une taxe spécifique sur les boissons sucrées et/ou édulcorées a été créée, cela alors même que le vin est deux fois moins taxé mais est soumis au taux de TVA normal. Selon une étude commanditée par l'industrie des boissons, la taxe n'a pas eu l'effet recherché. Le Sénat produit un rapport sur la fiscalité comportementale et poursuit ses travaux, le Sénat recommande d'augmenter la TVA sur les boissons sucrées et d'éliminer la taxe sur les boissons édulcorées.
Afin de prévenir l'obésité infantile, le 2e Plan national nutrition santé (PNNS) 2006/2010 a été mis en place. Ce plan comporte trois grandes mesures. Supprimer la publicité pour certains aliments et certaines boissons sucrés lors des programmes jeunesse. Inciter le retrait des sucreries aux caisses des magasins alimentaires. Et instaurer de nouvelles recommandations nutritionnelles pour la restauration scolaire. Concernant la suppression de la publicité, celle-ci n'est toujours pas à l'ordre du jour, la loi dite « Hôpital, patients, santé et territoire », promulguée en 2009, en ayant rejeté le principe. Le PNNS est entré dans sa troisième phase en 2011 et est complété par un Plan Obésité (PO).
La Haute Autorité de santé a publié en une recommandation de bonne pratique sur le Surpoids et l'obésité de l'enfant et l'adolescent(actualisation de ses recommandations de 2003) visant à améliorer la qualité de la prise en charge médicale des enfants et adolescents ayant un surpoids ou une obésité. Selon cette recommandation, en France, la prévalence estimée du surpoids incluant l’obésité était en 2006, d'après les références de l'International Obesity Task Force (IOTF), de 18 % chez les enfants de 3 à 17 ans, dont 3,5 % présentaient une obésité et est supérieure dans les populations défavorisées. La probabilité qu’un enfant obèse le reste à l’âge adulte varie selon les études de 20 à 50 % avant la puberté, à 50 à 70 % après la puberté.
La Haute Autorité de santé a également publié en une recommandation de bonne pratique sur Le surpoids et l'obésité de l'adulte : prise en charge médicale de premier recours. En 2009, pour l’étude Obépi-Roche citée par cette recommandation, la prévalence de l’obésité (IMC ≥ 30 kg/m2) chez les adultes français de 18 ans et plus était de 14,5 % et celle du surpoids (25 ≤ IMC ≤ 30 kg/m2)de 31,9 % (16). La prévalence de l’obésité était plus élevée chez les femmes (15,1 %) que chez les hommes(13,9 %)et augmentait avec l’âge dans les deux sexes avec un pic pour la tranche d’âge 55-64 ans.
En 2012, si l’obésité continue à progresser, elle semble le faire de façon beaucoup plus modérée qu’au cours des 10 dernières années. En effet, la Haute Autorité de santé, dans la mise à jour de 2011 de ses recommandations constate que depuis les années 2000 les observations suggèrent une stabilisation de la prévalence du surpoids et de l'obésité en France, chez l'enfant.
Alors que l’on comptait 6,5 millions d’obèses hexagonaux, il y en a aujourd'hui 6,9. Le taux d’obésité est donc passé de 14,5 % à 14,9 % avec un différentiel de plus en plus marqué entre les classes sociales les plus favorisées et celles qui le sont moins. L’accalmie ne concerne pas non plus les 18–24 ans. Dans cette tranche d’âge au contraire, l’incidence a véritablement bondi : + 35 %.
La Belgique met au point son Programme PNNS-B 2006-2010.
Au Royaume-Uni on évoque officiellement la possibilité d'une taxe sur le sucre pour combattre l'obésité. Une limitation plus importante de la publicité destinée aux enfants est également à l'étude.
Traitements
Les traitements visent, en principe, la restriction calorique pour obtenir une réduction pondérale. Parmi les moyens utilisés, il y a le régime, l'activité physique et le soutien personnalisé.
Régimes, activité physique, et mode de vie
Régimes amaigrissants
Les régimes amaigrissants sont de plusieurs sortes :
- la restriction calorique « équilibrée » et modérée qui consiste à une diminution de 600 kcal par jour par rapport à la ration habituelle. Selon certains, c'est elle qui a la meilleure efficacité sur le poids car elle permet de réduire le poids d'environ 5 kg en un an. La restriction calorique peut devenir un style de vie permanent, destiné en particulier à accroître la longévité.
- les modifications alimentaires sans restriction calorique : réduction des graisses, augmentation des fruits, céréales et légumes. L'effet est minime mais non négligeable : 2 kg en un an ;
- le régime méditerranéen, qui a fait ses preuves en termes de bénéfice dans la prévention des maladies cardiovasculaires. Il est proposé chez les patients hypercholestérolémiques, lorsqu'il existe une maladie des coronaires ;
- les régimes très basses calories : moins de 800 à moins de 600 kcal/j. Ils peuvent être sources de carences s'ils sont prolongés ;
- les régimes pauvres en graisses où les lipides ne représentent plus que 10 à 15 % des apports (régime Dukan par exemple). Son efficacité est controversée ;
- les régimes hyperprotéinés, pauvres en hydrates de carbone (régime Atkins), mais riches en graisses et en protéines, n'imposant aucune restriction calorique, mais qui permettent d'augmenter la satiété. Ils ont une certaine efficacité à court terme, légèrement supérieure à d'autres régimes. mais qui ne se maintient pas à moyen terme. Néanmoins, du fait des déséquilibres métaboliques qu'ils induisent, ils peuvent provoquer des problèmes de santé grave pouvant conduire jusqu'au décès ;
- une variante du régime hyperprotéiné, le régime "low-carb" faible en glucides (quel que soit le type de glucides) fait l'objet d'études approfondies et semble efficace.
- le jeûne intermittent qui fait alterner des périodes de jeûne courtes (16 ou 24 heures) avec des périodes d'alimentation normale (il existe plusieurs variantes) ;
- le jeûne thérapeutique en cliniques spécialisées est de plus en plus pratiqué, en particulier en Russie, en Ukraine, en Allemagne, en Espagne, au Japon, aux États-Unis, au Canada, en Thaïlande, en Inde et aux Philippines. Aucune étude n'a démontré l'intérêt à long terme sur le maintien de la réduction pondérale du jeûne, et il n'est donc pas raisonnable de le recommander.
- modification de la fréquence et de l'heure de prise du ou des repas qui influencent l'IMC. Ainsi prendre le plus gros repas de la journée le matin ferait maigrir. Alors que prendre le plus gros repas de la journée le soir tendrait à faire grossir.
L'évaluation de l'efficacité de ces différents régimes est délicate, car les études publiées tentant de le faire sont « ouvertes » (le patient sait à quel type de régime il est soumis) et leur interprétation est donc susceptible de certains biais. De plus, elles sont de courte durée. Aucune étude n'a suivi le maintien de l'efficacité d'un programme de réduction pondérale sur plus de 5 ans. Les études les plus prolongées ont montré qu'au bout de cinq ans seuls 5 % des patients avaient maintenu leur poids initial, et 64 % des patients avaient tout repris. En pratique, les conseils diététiques sans accompagnement sont d'une efficacité modérée et limitée dans le temps (forte probabilité de reprise de poids). Il semble médicalement raisonnable de viser au maximum une perte de poids de 5 à 10 % du poids initial.
L'engouement pour chacun de ces types de régimes (annoncés souvent comme nouveaux et miraculeux) varie dans le temps selon des effets de mode. La plupart des régimes alimentaires récemment mis en avant sont des régimes d'exclusion (on interdit une ou plusieurs catégories d'aliments, seuls ceux autorisés peuvent être consommés). Exemples : Mayo, Atkins, South Beach/Miami, Dukan, Montignac, Scarsdale, Hollywood, Jenny Craig, Low-carb, Détox, sans gluten, sans produits laitiers (ou la combinaison des deux), Seignalet/paléo, etc.
Techniquement il est quasiment impossible de perdre plus de 200 g de graisse par jour (150 g pour une femme) - le corps humain étant essentiellement composé d'eau (66 % environ), de graisse (lipides), de protéines et de sels minéraux (surtout du phosphate de calcium dans les os et les dents) - les résultats acquis les premiers jours étant reliés à la consommation du stock de glycogène et de l'eau associée, de l'évacuation des selles et à une alimentation moins riche en sel (qui fait perdre de l'eau également). Cela explique aussi les reprises spectaculaires de poids par évolution inverse.
Dans son avis relatif à la demande d’évaluation des risques liés aux pratiques alimentaires d’amaigrissement rendu le , l'ANSES met en garde contre les risques « d'apparition de conséquences néfastes pour la santé » des régimes amaigrissants, « des perturbations physiologiques somatiques (d'ordres osseux, musculaire, hépatique et rénal), des modifications profondes du métabolisme énergétique et de la régulation physiologique du comportement alimentaire, ainsi que des perturbations psychologiques (troubles du comportement alimentaire). Ces dernières modifications sont souvent à l'origine du « cercle vicieux » d'une reprise de poids, éventuellement plus sévère, à plus ou moins long terme ». Soulignant en particulier que « la reprise de poids concerne 80 % des sujets après un an et augmente avec le temps » et que, sur le plan psychologique, « la dépression et la perte de l’estime de soi sont des conséquences psychologiques fréquentes des échecs à répétition des régimes amaigrissants ».
Sur le plan somatique, l'agence souligne en particulier que « l’amaigrissement ne se fait pas uniquement aux dépens des réserves de masse adipeuse mais conduit rapidement à l’affaiblissement du sujet par perte de masse maigre, notamment musculaire et osseuse, quel que soit le niveau d’apport protéique » (ce qui veut dire : régimes hyperprotéinés compris) et que « les pratiques des régimes amaigrissants, en particulier lorsqu'elles sont répétées dans le temps, sont délétères pour l’intégrité du capital osseux : ainsi, pour une perte de poids de 10 %, il est observé en moyenne une diminution de un à deux pour cent de la densité minérale osseuse » d'où à long terme, risque d'ostéoporose et de fracture. L'avis de l'ANSES n'évalue pas le jeûne ni le jeûne intermittent cependant.
Une étude signale un taux de succès moyen à long terme des régimes de 15%, avec un meilleur taux de succès pour des régimes accompagnés de support collectif (type WeightWatchers), de modifications de comportements et un suivi actif pendant plusieurs années (par exemple par un coach, un nutritionniste ou un diététicien).
Modification des pratiques alimentaires
Sans parler de restriction calorique, diverses actions au niveau des aliments ingérés sont envisageables :
- supprimer certaines catégories d'aliments sans aucun intérêt nutritionnel comme les boissons sucrées, y compris les jus de fruits ;
- suivre les recommandations du PNNS de manger au moins cinq fruits et légumes par jour. Certains aliments sont reconnus pour augmenter la satiété, comme les pommes, les légumineuses ;
- choisir des aliments (hors fruits et légumes) qui augmentent la satiété, diminuent l'appétit et/ou augmentent le métabolisme : café, piments, cannelle, thé vert, pain de seigle, konjac, guarana ;
- boire de l'eau avant les repas ;
- diminuer le niveau de transformation des aliments ingérés : aliments entiers plutôt que des purées ou soupes, riz complet plutôt que riz blanc, fruits plutôt que jus, etc. Ne pas peler les fruits ;
- éviter les aliments à haute densité énergétique ;
- éviter les aliments contenant à la fois des matières grasses et des sucres. Ces aliments n'existent pas dans la nature et leur consommation n'est pas bien régulée par l'organisme ;
- substituer les acides gras omega 6 par des acides gras omega 3 ;
- réduire les tailles des portions servies
- tenir un journal alimentaire
- éventuellement augmenter le nombre de repas par jour en diminuant leur importance (l'efficacité de cette pratique est mise en doute) ;
- augmenter le petit-déjeuner, réduire le diner ;
- re-structurer les prises alimentaires en supprimant tous les snacks, jus et en-cas entre les repas, en particulier ceux contenant des sucres et des ingrédients à haut IG ;
- adopter un régime alimentaire végétarien, si possible pauvre en lipides et riches en glucides complexes ;
- adopter un régime alimentaire excluant le sucre (mouvement « I quit sugar » développé aux États-Unis et au Royaume-Uni) ou le diminuant fortement (recommandations de l'American Heart Association et nouvelles recommandations de l'OMS), accompagner dans tous les cas le sucre de fibres alimentaires comme c'est le cas dans les fruits.
- faire certains choix alimentaires, comme éviter les chips et les pommes de terre.
- éviter les édulcorants artificiels, leur consommation étant corrélée à un gain de poids.
Les phytothérapeutes conseillent l'utilisation de certaines plantes médicinales ou d'extraits de plantes, en complément d'un régime hypocalorique bien équilibré[réf. à confirmer] ;
- des plantes qui couperaient l'appétit (anorexigènes) : hoodia, eucalyptus, laurier sauce, coca, catharanthus, phyllantus niruri, orthosiphon, algues, caroube, konjac ;[réf. nécessaire]
- des plantes « brûle graisses », qui augmenteraient la thermogénèse : fucus et algues marines, thé vert, maté, guarana, coleus, garcinia ;[réf. nécessaire]
- des plantes sucrantes mais qui n'apportent pas de calories : Stevia ou herbe sucrée du Paraguay, Rubus suavissimus ou ronce sucrée de Chine ;
- des plantes calmantes pour diminuer le stress souvent en cause dans l'obésité et permettre de mieux supporter le régime hypocalorique : le millepertuis (Hypericum), le pavot de Californie (Eschscholtzia), la valériane (Valeriana), le tilleul (Tilia).[réf. nécessaire]
Activité physique
L'activité physique, sans restriction calorique, permet à elle seule d'avoir une baisse modérée du poids. L'association de l'activité physique à un régime est plus efficace que chacun des éléments pris séparément. Elle n'est pas nécessairement sportive. Il est nécessaire d'encourager l'activité physique régulière. Cette dernière permet le maintien, au long terme, de la perte de poids. Au-delà de la baisse du poids, la pratique régulière d'activité physique a des effets bénéfiques amplifiés pour les jeunes en situation de handicap.
Mode de vie
D'autres actions contre l'obésité, tenant compte de l'échec relatif des régimes amaigrissants, visent à modifier les modes de vie et à rétablir un équilibre entre les apports alimentaires et le métabolisme. Dans le cadre d'un régime avec restriction calorique raisonnable avec ré-équilibrage des repas par diminution des apports au dîner et accroissement des apports au petit-déjeuner, le métabolisme de base qui représente 70 % du métabolisme doit être augmenté, parallèlement au métabolisme d'effort correspondant à la pratique d'activités physiques, mais qui ne constitue que 20 % environ du métabolisme.
On peut aussi agir sur certains aspects du mode de vie (meilleur sommeil, moins de stress, moins de luminosité nocturne, moins de sédentarité, remplacement de temps passé assis par du temps passé debout, diminution de l'exposition à la publicité, diminution du temps passé devant la télévision, etc.).
Thérapie
Il a été démontré qu'un soutien actif de type thérapie comportementale améliore l'efficacité des mesures diététiques par rapport à des groupes sans thérapie (-4 à -8 kg). Les thérapies familiales avec le conjoint ont été légèrement plus efficaces, contrairement aux thérapies de groupe qui ne sont pas plus efficaces que les thérapies individuelles.
Au-delà du traitement comportemental, certains psychanalystes lèvent les causes inconscientes de l’enfermement dans ce symptôme et permettent alors le respect de modes de vie plus propices au respect des préconisations d’alimentation et d’exercice physique. Catherine Grangeard montre que diverses problématiques ne permettent en rien de définir une « personnalité obèse ».
Médicamenteux
Le bilan des thérapies médicamenteuses de l'obésité est peu reluisant : tous les médicaments promus dans les dernières décennies ont été qualifiés de percées majeures mais ont tous déçu en raison, principalement, de leurs effets secondaires. Aucun de ces médicaments n'est supérieur par rapport à l'autre. Ils doivent être pris pendant au moins plusieurs années[réf. nécessaire] et leur arrêt provoque souvent une reprise du poids ; certains diminueraient divers facteurs de risque cardiovasculaire : ainsi l'orlistat diminuerait la progression du diabète (grâce à son action dans le système digestif) chez les sujets à haut risque et le rimonabant diminuerait le tour de taille et améliorerait les taux en HDL cholestérol et en triglycérides. Néanmoins, ces critères sont appelés en épidémiologie critères intermédiaires, ce qui veut dire que diminuer ces facteurs de risque ne prouve pas qu'on améliore l'espérance de vie des personnes.
Les molécules étudiées sont :
- les stimulants centraux comportent de nombreux effets secondaires, parfois graves et sont abandonnés dans la plupart des pays :
- Fenfluramine et dexfenfluramine retirées du marché au niveau mondial en 1997,
- Amfépramone (diéthylpropion, DEP), clobenzorex, fenbutrazate, fenproponex, mazindol, méfénorex, norpseudoéphédrine, phendimétrazine, phentermine et propylhexédrine : interdits en Belgique depuis ,
- phénylpropanolamine (noréphédrine) : interdite en Belgique depuis le ,
- amphétamine, méthamphétamine, très rarement prescrites, habituellement fabriquées et vendues de manière illégale,
- nicotine, psychostimulant modéré, (alcaloïde majeur de la plante Nicotiana tabacum), agissant en faible concentration comme parasympaticomimétique, provoque une libération d'adrénaline par les glandes médullosurrénales via les nerfs splanchniques, cette hormone ayant entre autres pour « cible » les cellules hépatiques (menant a une augmentation de la glycémie, qui peut être corrélée avec une diminution de l'appétit) et les adipocytes, entraînant une libération d'acides gras qui pourront ensuite être catabolisés par les différentes cellules de l'organisme dans le but de produire de l'énergie. Des études menées sur des rats ont montré qu'une administration quotidienne de nicotine pouvait faire décroître la masse de tissus. adipeux.
- NB : Nicotine n'implique pas tabac, les risques de cancer liés à la cigarette dépassent largement les éventuels effets « positifs » induits par la nicotine,
- trois médicaments ont été développés récemment[Quand ?] et auraient une certaine efficacité à court terme (perte de 3 à 5 kilos comparé à un placebo sur 6 mois). Ils exposent néanmoins à certains effets secondaires pouvant être graves et leur efficacité à long terme est plus que discutable :
- le chlorhydrate monohydraté de sibutramine. En 2010, l'Agence européenne du médicament recommande cependant la suspension des autorisations de mise sur le marché de cette molécule, du fait des accidents cardiovasculaires graves En elle est retirée du marché,
- l'orlistat : inhibiteur des lipases gastro-intestinales. Ce dernier médicament est en vente libre (c'est-à-dire sans nécessité d'une ordonnance médicale) aux États-Unis depuis 2006. ainsi qu'en France sous le nom d'Alli à un dosage deux fois inférieur. L'effet sur la réduction pondérale est très modeste (et encore, aux doses prescrites pour la spécialité sur ordonnance) : en moyenne 3,5 kg en plus qu'avec un placebo en 12 à 24 mois. Le profil d'effets indésirables est maintenant mieux connu : outre les problèmes digestifs (diarrhées, selles graisseuses, "fuites", ainsi que les problèmes de malabsorption qui en découlent, notamment des vitamines liposolubles - A, D, E, K, mais aussi des contraceptifs oraux avec risque de grossesse non désirée, et d'autres médicaments) ont été décrits des atteintes hépatiques (parfois mortelles), des pancréatites, ainsi que des néphropathies avec insuffisances rénales aiguës. Ce qui fait dire très justement à la Revue Prescrire que ce médicament présente un risque d'effets indésirables, "disproportionné avec [son] efficacité marginale et passagère.".
- Le rimonabant, un inhibiteur des récepteurs aux cannabinoïdes de type I, permet une réduction significative du poids ainsi que des troubles métaboliques associés (diabète, dyslipidémies). Du fait de ces effets secondaires psychiatriques, une demande de retrait de l'autorisation de mise sur le marché a été faite en par les autorités de santé européennes et est effective depuis.
- D'autres molécules sont en cours[Quand ?] de test comme la tesofensine ou le liraglutide (agoniste des récepteurs GLP-1 : glucagon-like peptide-1).
- À signaler également la mise en évidence du rôle des acides biliaires dans l'activation d'une protéine TGR5. Cette protéine, activée dans le muscle ou la graisse brune, induit une augmentation de la dépense énergétique ; dans l'intestin grêle, elle contrôle la sécrétion de la GPL-1. Un médicament composé d'acide 6-éthyle-23-méthyle-cholique est, en 2011, en cours de développement sous le nom d'INT-777.
- Des essais d'un vaccin antighréline sont (en 2011) en cours d'essai chez la souris.
- Le , la Food and Drug Administration (FDA) a donné son feu vert à la commercialisation de l'association bupropion/naltrexone (nom commercial : Contrave de l'entreprise pharmaceutique japonaise Takeda Pharmaceutical) dans le traitement de l’obésité.
Chirurgie bariatrique
La chirurgie bariatrique consiste à restreindre l'absorption des aliments, diminuant, de fait, l'apport calorique journalier.
L'anneau gastrique réduit la prise de nourriture et la gastroplastie consiste à réduire la taille de l'estomac en supprimant une partie, de manière à réduire la prise de nourriture, mais aussi la production d'une hormone sécrétée par l'estomac (la ghréline) qui est à l'origine de la sensation de faim quand l'estomac est vide (le taux de cette hormone augmente quand l'estomac est vide et diminue après le repas).
Autres
La stimulation électrique du nerf vague permet de couper la sensation de faim, entraînant une perte de poids. Un dispositif de cette sorte a eu l'agrément de la Food and Drug Administration pour cette indication en 2015.
Voir aussi
Bibliographie
Presse et revues
- Dossier de presse sur l'enquête ObEpi 2003, menée à l'instigation du ministère de la Santé français (format PDF)
- Le Nouvel observateur, no 2070,
- « Lipides alimentaires et obésité », dossier revue OCL
Rapport
- « Le traitement chirurgical de l’obésité morbide : mise à jour », rapport de l'Agence d'évaluation des technologies et des modes d'intervention en santé (AETMIS), Québec, 2005
Livres
- Georges Vigarello, Les Métamorphoses du gras. Histoire de l'obésité du Moyen Âge au XXe siècle, éditions Gallimard, 384 p., 2010
- Arnaud Basdevant et Bernard Guy-Grand, Médecine de l'obésité, éditions Flammarion, coll. « médecine-sciences », (définitions et classifications, causes, comportements alimentaires, complications, etc.)
- Catherine Grangeard (psychanalyste), Obésités : le poids des mots, les maux du poids, éditions Calmann-Lévy,
- Éric Marsaudon, 200 questions-clés sur l'obésité : savoir, comprendre et agir, Ellébore, coll. « Santé-Vérité »,
- Jean-Marie Le Guen, Obésité, le nouveau mal français : pour une réponse politique à un fléau social, Armand Colin, coll. « Intervention »,
- Jérôme Dargent et Jean-François Pascal, L'Obésité morbide : stratégie thérapeutique, éditions Springer, 2002
- Marie-Laure Frelut, L'Obésité de l'enfant et de l'adolescent, éditions Odile Jacob, 2003
Filmographie
- Un monde obèse, documentaire de Thierry de Lestrade et Sylvie Gilman, France, 2020
- Super Size Me, film de Morgan Spurlock, 2004
- L'obésité est-elle une fatalité ?, web-documentaire de Samuel Bollendorff et Olivia Colo, 2009
Articles connexes
- Activités physiques adaptées
- Alimentation, Régime alimentaire, Régime amaigrissant
- Anorexigène
- Microbiote
- Obésité induite par l'horloge moléculaire
- Syndrome métabolique
- Surpoids
Liens externes
- Ressources relatives à la santé :
- Orphanet
- (en) Classification internationale des soins primaires
- (en) Diseases Ontology
- (en) DiseasesDB
- (en) Héritage mendélien chez l'humain
- (en) Héritage mendélien chez l'humain
- (en) Medical Subject Headings
- (en + es) MedlinePlus
- (en) NCI Thesaurus
- (no + nn + nb) Store medisinske leksikon
- (cs + sk) WikiSkripta
- Notices dans des dictionnaires ou encyclopédies généralistes :
- Site INSERM sur l'obésité des jeunes
- Programme national nutrition-santé (PNNS, France)
- Obésité et surcharge pondérale (site du Conseil européen de l'information sur l'alimentation)
- Service d'enseignement thérapeutique pour maladies chroniques, centre collaborateur de l'OMS, Hôpitaux Universitaires de Genève