Épidémie de grippe A (H1N1) de 2009
- Expansion du virus dans le monde en .
- 1+ cas confirmés
- 5+ cas confirmés
- 50+ cas confirmés
- 500+ cas confirmés
- 5 000+ cas confirmés
- 50 000+ cas confirmés
| Maladie | |
|---|---|
| Agent infectieux | |
| Origine | |
| Date d'arrivée | |
| Date de fin |
| Cas confirmés |
Entre 700 millions et 1,9 milliard |
|---|---|
| Morts |
Confirmés : 18 036 Estimation : entre 151 700 et 575 400 |
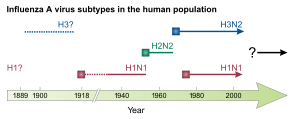
L'épidémie de grippe A (H1N1) de 2009 est une pandémie mondiale de grippe qui dure de 2009 à 2010. On estime qu'elle est responsable de 280 000 morts. C'est la seconde pandémie historique causée par le sous-type H1N1 du virus de la grippe A, la première étant la grippe de 1918.
La contamination s'effectue principalement par voie aérienne, c'est-à-dire toux et éternuements. Le virus peut survivre de 8 à 48 heures à l'air libre, selon la nature de la surface sur laquelle il repose. Devant l'ampleur de l'épidémie, l'Organisation mondiale de la santé (OMS) qualifie la situation de pandémie le . En , le monde entre en période post-pandémique selon l'OMS. Cependant, le virus circule toujours abondamment autour du globe.
La maladie est provoquée par un nouveau virus de la grippe A de sous-type H1N1. Ce virus est différent de ceux de la grippe saisonnière, également de type A-H1N1. En effet, le virus contient des gènes de plusieurs virus connus d’origines porcine, aviaire et humaine. D’après Jean-Philippe Derenne, chef du service pneumologie de l’hôpital de la Pitié-Salpêtrière, « Le virus A/H1N1 ne peut pas être appelé grippe porcine, car c’est une grippe inter-humaine. Il a en fait une structure très originale en trois parties, l’une porcine, la deuxième aviaire, et la troisième humaine. La grippe est peut-être passée par le porc, mais pour l’instant il n’existe aucune preuve, et le virus n’a pas pour l’instant été isolé chez l’animal. ». Il s'agit ainsi d'un virus réassorti.
Les symptômes de la maladie, qui peuvent durer jusqu'à une semaine, sont similaires à ceux de la grippe saisonnière et peuvent inclure fièvre, éternuements, mal de gorge, toux, maux de tête, douleurs musculaires et articulaires. En général, le traitement est symptomatique, analogue à ce qui est pratiqué face aux autres syndromes grippaux et essentiellement à base de paracétamol. Pour les cas plus sévères, des médicaments antiviraux, inhibiteurs de la neuraminidase tels l’oseltamivir ou le zanamivir, sont prescrits. Un vaccin a été développé, et des campagnes de prévention ont invité la population à se faire vacciner.
La maladie a un taux de complications sévères de l'ordre de 2 à 3 ‰, analogue à celui des grippes saisonnières. Dans la plupart des cas, les malades ne présentent que des symptômes bénins et leur guérison est rapide et complète, néanmoins à la différence des épidémies de grippe saisonnière, les femmes enceintes et les personnes souffrant d'obésité présentent une surmortalité. Les personnes âgées ont connu des souches similaires dans les années 1950 et en ont conservé pour la plupart une bonne résistance. Cette grippe circule donc beaucoup plus aisément chez les jeunes.
Durant la saison 2013-2014, les Centres pour le contrôle et la prévention des maladies américains détectent aux États-Unis une seconde vague de la grippe A après une saison 2012-2013 où sa prépondérance était pourtant très basse. Le nombre de cas reste cependant dans les moyennes saisonnières et ne cause pas d'alerte. Ceci laisse à croire que la grippe H1N1 pourrait revenir de façon cyclique tous les 4 à 5 ans comme les autres grippes.
Terminologie
Initialement appelée « grippe porcine » par l’Organisation mondiale de la santé, cette grippe a également été nommée, par différentes institutions internationales, « grippe nord-américaine », « grippe mexicaine » ou « grippe nouvelle » avant que l’OMS ne recommande le nom de grippe A (H1N1) le . Toutes ces dénominations démontrent les difficultés qui ont été rencontrées pour nommer cette affection due à un nouveau virus sans gêner une filière ou un pays.
D'un point de vue scientifique, l'appellation « grippe A H1N1 » recouvre l'ensemble des virus du sous-type H1N1 de la grippe A, telle la grippe de 1918 (surnommée « grippe espagnole ») et une bonne partie des grippes saisonnières. La moitié des virus grippaux sont de type A H1N1. Le virus pandémique de 2009 possède donc un nom scientifique plus précis, indiquant la date et le lieu d'apparition de ce nouveau type (de type : A/California/04/2009 "H1N1").
Virus
Le Dr Anne Schuchat du CDC a déclaré que les cas américains résultent d’un virus caractérisé par une recombinaison d’éléments génétiques provenant de quatre virus différents :
- une grippe porcine nord-américaine ;
- une grippe aviaire nord-américaine ;
- une grippe humaine du type A du sous-type H3N2, et
- un virus de grippe porcine typiquement trouvé en Europe et Asie ;
soit « un mélange exceptionnel et jamais rencontré ni aux États-Unis, ni ailleurs, de séquences génétiques. » Cette nouvelle souche pourrait résulter d’une surinfection chez une personne malade.
Pour deux isolats, des séquences génomiques complètes ont été obtenues[réf. nécessaire]. Celles-ci sont utilisées par les chercheurs américains pour développer un vaccin. Le Dr A. Schuchat a déclaré que le virus est résistant à l’amantadine et la rimantadine, mais est sensible à l’oseltamivir (Tamiflu) et au zanamivir (Relenza). Sur la base des données disponibles au , A. Schuchat estimait que dans un foyer chaque personne malade contaminait en moyenne un quart environ des autres membres de la famille, comme dans le cas d’une grippe saisonnière ; et dans le même temps, le Dr Nancy Cox (chef du département grippe des CDC américains) ne constatait pas chez ce virus « les marqueurs de virulence qui ont été observés dans le virus de 1918 », tout en restant prudente en raison du fait que la dangerosité des virus grippaux reste mal comprise.
La caractérisation génétique préliminaire a montré que le gène de l’hémagglutinine (HA) est similaire à celui des virus de la grippe porcine présents aux États-Unis depuis 1999, mais les gènes de la neuraminidase (NA) et celui de la matrice protéique (M) ressemblent aux variants que l’on trouve dans les isolats de grippe porcine européenne.
Épidémiologie
Prévalence
La prévalence d'une maladie décrit le nombre de cas dans la population à un instant donné. La grippe commune, dite « saisonnière », touche entre 5 % et 15 % de la population. À l’opposé, la grippe aviaire fait moins de cas car elle est peu contagieuse : le nombre de cas au niveau mondial est de l'ordre de quelques centaines sur les quatre dernières années. Plusieurs indices laissent penser que la prévalence de la grippe A (H1N1) est plus proche de la grippe saisonnière que de la grippe aviaire. Le premier d’entre eux provient de l’analyse virologique montrant l’existence d’éléments provenant de la grippe porcine. L’histoire enseigne que les grippes ayant des origines porcines peuvent être contagieuses comme le fut la grippe de Hong Kong de 1968.
Un facteur important dans la dangerosité de ce virus est sa capacité à se déployer sur une partie plus ou moins vaste du monde. Certaines épidémies, même dues à un virus très contagieux, sont restées locales. Ce fut le cas à Madagascar en juillet et : une épidémie due à un virus de type A(H3N2). Dans certaines régions, elle a touché jusqu’à 85 % de la population, mais est restée limitée à un espace géographique de quatre des six provinces et n’a pas quitté l’île. Ce caractère local de la grippe n’est pas une généralité, certaines d’entre elles se répandent sur une vaste partie de la planète, dont la grippe A (H1N1).
Parmi les certitudes :
- la maladie se transmet d'humain à humain sans nécessairement passer par les animaux non-humains, et la maladie s'est diffusée dans plusieurs pays différents ;
- le virus a semblé plus « dur » en zone de l'hiver austral (ex. : au Chili 3,8 % des cas confirmés par un laboratoire ont nécessité une hospitalisation, et 0,2 % (16 cas) ont abouti au décès du malade ; il y a eu 16 morts au Mexique entre le (1er cas) et la mi-, pour 8 160 cas recensés, souvent déclarés au sud (plus froid et pluvieux durant l'hiver austral), et 53 % des malades déclarés étaient des jeunes (5-19 ans) ;
- sa morbidité était initialement mal connue, les données statistiques étant en mi-2009 encore trop limitées pour tirer des conclusions précises.
En France, la séroprévalence du virus A (H1N1) a été étudiée en 2009 chez la femme enceinte de 20 à 39 ans, les trois premiers mois de grossesse (durant les semaines 48 et 49 de 2009). La séroprévalence était de 10,6 % chez les femmes enceintes. Par extrapolation aux adultes jeunes, on a conclu qu'il y a eu 1 712 000 personnes infectées dans cette même tranche d’âge en 2009. Or, selon le réseau Sentinelles, le nombre de consultations attribuables au H1N1 pour les jeunes adultes a été de 336 288 (19,6 % de cette tranche d'âge). 80,4 % des cas en 2008 auraient donc été asymptomatiques (taux incluant les cas paucisymptomatiques ou n'ayant pas consulté un médecin).
Mortalité
Mécanismes
La grippe A (H1N1), tout comme la grippe saisonnière, peut, dans de rares cas, entraîner la mort des malades, par trois mécanismes différents
- Le premier est la mort par surinfection bactérienne, devenue rare dans les pays développés en raison de l'accessibilité aux traitements antibiotiques.
- Le deuxième est une infection pulmonaire virale entraînant un syndrome de détresse respiratoire aiguë (SDRA) létal dans 50 % à 60 % des cas.
- Le troisième, le plus fréquent, est l'aggravation de maladies préexistantes chez une personne fragile (insuffisance cardiaque ou respiratoire, diabète…).
Taux de mortalité
L'ensemble des chiffres sur la mortalité reste approximatif car l'incidence des grippes (tant saisonnières que celle-ci) est potentiellement sous-évaluée (et donc leur mortalité sur-évaluée) : étant donné le caractère bénin des symptômes, une proportion difficile à estimer de la population malade ne consulte pas et peut n'être pas prise en compte dans ces statistiques. D'après les données disponibles, le taux de mortalité global de cette grippe A (H1N1) reste faible et serait inférieur à celui de la grippe saisonnière. Ainsi « la proportion des morts dues au virus de la grippe A s’élève à 0,2 - 0,3 pour mille, soit un taux inférieur à la grippe habituelle, qui tuerait à peu près un patient sur mille ». Néanmoins chez les populations sans facteurs de risques et en particulier chez les enfants et les jeunes adultes, cette grippe A présente un taux de mortalité de 3 à 13 pour 100 000 qui est environ 50 fois plus élevé que ce qui est observé pour les grippes saisonnières dans ces populations où le taux de mortalité est de l'ordre de 0.2-0.3 pour 100 000.
Dans le monde, la grippe saisonnière tue chaque année entre 250 000 et 500 000 personnes. En France, la grippe tue entre 10 000 et 15 000 personnes par an et elle en tue chaque année de l’ordre de 36 000 aux États-Unis. Elle ne tue cependant que la fraction de la population la plus fragile : les personnes âgées, celles atteintes d’affections de longue durée ou les plus jeunes enfants. Ce profil de létalité semble se dessiner pour la grippe A (H1N1) et pour les pays riches. Richard Besser, directeur des Centres fédéraux de contrôle et de prévention des maladies (CDC) indique qu’il est : « encourageant de constater que ce virus n’avait pas l’air jusqu’à présent plus sévère qu’une souche de grippe saisonnière ».
Ces signes rassurants ne s’appliquent pas au Mexique. Si les proportions sont de natures différentes de celles des pays riches : 42 morts sur 1 112 cas confirmés au , ce n’est pas l’élément le plus inquiétant. Les chiffres sont encore peu fiables, l’OMS indique que la récente croissance est essentiellement due à des biais statistiques et non une réelle évolution de la maladie. Le docteur Richard J. Webby précise : « puisque les symptômes de la grippe A sont les mêmes que ceux d’une grippe saisonnière, cette létalité pourrait simplement refléter des centaines de milliers de personnes infectées qui auraient échappé aux officiels de la santé mexicaine ». Le nombre réel de morts est probablement plus grand et 101 autres décès sont considérés comme suspects. Au Mexique, les personnes gravement touchées ne font pas nécessairement partie de la population la plus fragile, cet élément qualitatif laisse penser à un profil de létalité différent de celui des pays riches.
Si, depuis 40 ans, aucun pays riche n’a connu d’épidémie de grippe beaucoup plus létale que celle saisonnière, cet état de fait est différent pour les pays moins médicalisés. L’épidémie de Madagascar de 2002 avait fait 754 morts sur 30 304 cas notifiés. Certaines régions du monde n’ont aucun moyen d’éviter une épidémie si elle se présente, et de soigner efficacement sa population. C’est le cas de la Somalie, ses centres médicaux sont détruits par la guerre civile. Le conseiller du ministre de la santé déclare que « Nous ne sommes pas préparés à gérer la grippe porcine… Que Dieu nous aide si la grippe arrive jusqu’ici ».
Pour ce qui est de l’évaluation totale des cas, Anne Schuchat du CDC évalue le à un sur vingt le nombre de cas confirmés aux États-Unis, c’est-à-dire 20 malades pour chaque cas confirmé. « En fait, une minorité de cas sont comptés individuellement ». Certains médias rapportent des évaluations avoisinant le million de cas dans ce pays.
Ce rapport n’est valable que pour les États-Unis d'Amérique et peut varier grandement d’un pays à l’autre (selon la façon dont sont conduits les tests). C’est ainsi que le professeur John Oxford du Royaume-Uni estime pour sa part à 1 sur 300 les cas confirmés là-bas.
Le Brésil, où la grippe A (H1N1) a tué 657 personnes (), est le pays qui compte le plus grand nombre de décès dus au H1N1 dans le monde. Néanmoins, à l'issue de la phase pandémique, les États-Unis sont le pays comptant le plus de victimes avec 3 132 décès, le Brésil arrivant en 2e position avec 1 705 morts.
Les populations autochtones amérindiennes et du pacifique ont été fortement touchées : le H1N1 a tué 3 à 6 fois plus d'autochtones que de non autochtones dans les Amériques et le Pacifique).
L'impact psychologique de la létalité de la grippe A (H1N1) de 2009 diffère grandement de la grippe saisonnière. En effet, alors que « les virus de la grippe saisonnière peuvent entraîner des formes compliquées voire mortelles notamment chez les personnes âgées (90 % des décès touchent des personnes de plus de 65 ans), le virus A(H1N1) semble s'en prendre plus particulièrement aux adultes jeunes et aux enfants, globalement les sujets de 5 à 50 ans. L'explication la plus plausible est que les sujets jeunes n'ont pas eu l'occasion d'être exposés aux virus de la famille H1N1 qui ont circulé abondamment jusque dans les années 1950 ». Ainsi, en tenant compte de l'espérance de vie des victimes, cette souche de grippe pourrait avoir sensiblement dépassé celles des grippes saisonnières les plus sévères.
Hypothèse sur l'origine de la pandémie
L’un des plus grands élevages industriels de porcs, situé à La Gloria dans la municipalité de Perote dans l’État de Veracruz, au Mexique, est suspecté, par la population locale fortement touchée et les autorités environnantes, d’être à l’origine de la pandémie.
Dans un premier temps, les autorités mexicaines pensent y avoir trouvé le patient zéro : Edgar Hernandez, malade fin mars d’un cas avéré de H1N1. Toutefois, le , le centre de contrôle d’Atlanta publie un rapport sur un autre cas au Mexique ayant développé le virus mi-mars, soit 15 jours avant Hernandez.
Le , le New York Times rapporte que le Ministère de l'Agriculture des États-Unis a déclaré que « contrairement à l'hypothèse courante qui est que le virus pandémique de la grippe a pour origine des fermes industrielles du Mexique », le virus a « plus probablement émergé de porcs en Asie et a voyagé jusqu'en Amérique du Nord chez un humain ».
Concurrence avec les autres souches
Bien que le mécanisme soit encore peu compris, les pandémies de grippe ont tendance à remplacer les grippes saisonnières. En date du , la grippe A H1N1 semble se comporter de la même façon puisque les grippes saisonnières habituelles (H1 et H3) ont été anormalement peu présentes dans l'hémisphère nord durant la saison.
Transmission et contagiosité
Transmission
Comme d'autres virus, la grippe A H1N1 de 2009 se transmet par gouttelettes présentes dans l'air (postillons, toux d'une personne infectée) ou sur des objets (poignées de porte, boutons d'ascenseurs, souris d'ordinateur, rampes d'escaliers, stylos, interrupteurs, poignées de caddies et vélos publics, etc.).
D'après une étude américaine menée au printemps 2009 à Los Angeles et publiée dans la revue scientifique américaine Nature (), « 43 % des contaminations se produisent à la maison, 23 % à l'école, 11 % sur le lieu de travail, 1,4 % chez le médecin » et les 20 % restants dans les autres lieux (transports, magasins...).
Présence en suspension dans l'air
Le virus apparaît plus en suspension dans l'air par expectoration d'une personne infectée (toux, éternuement, postillon...) que par la respiration.
Il est recommandé d'aérer régulièrement les pièces (domicile, lieu de travail) afin de diluer le virus présent en suspension dans l'air. L'Agence française de sécurité sanitaire de l'environnement et du travail (Afsset) conseille en 2009 d'« aérer plusieurs fois par jour pour diluer les virus, en ouvrant les fenêtres dix minutes. ».
Concernant le cas des bureaux paysagers (open space), une étude scientifique sur la transmission de grippe dans les immeubles de bureau conclut : « bureaux paysagers, prévoir l'installation, lorsque c'est possible, de cloisons et de porte isolant chacun des occupants ».
La transmission entre différents locaux par les systèmes de climatisation a fait l'objet d'études qui ne permettaient pas, en 2009, d'apporter de conclusion définitive. L'Agence française de sécurité sanitaire de l'environnement et du travail (Afsset) conseille en 2009 : « Dans le cas des bâtiments collectifs équipés d'une centrale de traitement de l'air (climatisation centralisée), maintenir l'apport d'air extérieur et arrêter, si possible sans autre inconvénient, le recyclage. ». L'agence française estime en effet que « Dans les bâtiments équipés d'une ventilation avec recyclage de l'air (climatisations dans les immeubles de bureaux ou les bâtiments accueillant du public comme les supermarchés) le risque ne peut être exclu mais il reste difficile à évaluer car il dépend de nombreux facteurs non connus (virulence de la souche de virus, cheminement de l'air dans les pièces et les systèmes de ventilation, etc.) ».
Présence sur les objets
Le virus apparaît sur les objets parce qu'une personne infectée, qui a porté ses mains directement ou indirectement à sa bouche (par exemple pour contenir une toux) son nez (par exemple après mouchage ou contention d'un éternuement), ses yeux, touche un objet. Ou parce qu'une personne non contaminée touche un objet contaminé puis d'autres objets après lui, y portant le virus vivant. Les objets à risque sont tous les objets d'usage collectifs : poignées de porte, boutons d'ascenseurs, rampes d'escaliers, interrupteurs, télécommandes, portillons, écrans tactiles, claviers, poignées de caddies, poignées de vélos publics, stylos publics, souris d'ordinateurs collectifs, etc.
Le virus de la grippe reste vivant de 8 à 48 heures sur des objets. Le virus reste plus longtemps vivant sur les surfaces dures et lisses (plastique, métal) que sur les surfaces poreuses (textile). Selon la direction de la santé publique du Québec, le virus de la grippe des familles A (dont les H1N1) et B reste vivant 24 à 48 heures sur des surfaces dures et lisses (ex : comptoir), 8 à 12 heures sur des surfaces poreuses (papier, textile) et 5 minutes sur la peau humaine.
Cas d'un malade à son domicile
Lorsqu'une personne est malade à la maison, il est notamment recommandé d'« isoler le malade dès le début des symptômes et pendant environ sept jours, si possible dans une autre pièce.(..) Mieux vaut que cette personne porte un masque antiprojections en présence des autres, pour les protéger. ». Les effets du malade (linge de toilette, serviette de table, vaisselle) ne doivent pas être mélangés à d'autre effets. Les objets communs qu'il utilise (téléphone, télécommande, souris/clavier d'ordinateur) doivent être nettoyés régulièrement (savon ou autre produit détergeant). Le malade doit se laver régulièrement les mains, surtout après les avoir portées à sa bouche (toux), son nez (éternuement, mouchage) et avoir changé son masque. L'usage de gants n'est pas recommandé en France par les autorités de santé pour le grand public car trop complexe.
Contagiosité
Période de contagiosité d'un malade
On estime en 2009 que « La période de contagiosité démarre environ 24 heures avant l'apparition des signes cliniques, autrement dit un individu qui a contracté le virus risque de le transmettre alors même qu'il ne présente pas encore les symptômes. Prévenir les personnes rencontrées la veille est recommandé. La période d'incubation (le sujet est porteur de la maladie mais sans signe clinique) peut parfois durer jusqu'à 5 jours.
Le malade reste contagieux une semaine après l'apparition des premiers symptômes, l'essentiel de la contagiosité étant dans les quelques jours entourant l'apparition des symptômes.
Statistiques
En moyenne, « pour la grippe saisonnière, une personne malade transmet le virus à deux personnes. ».
La transmissibilité du virus est fortement comparable à celle du virus de la grippe russe de 1889. S'appuyant sur ce modèle, une équipe mixte de l'Assistance publique - hôpitaux de Paris (AP-HP), de l'université Pierre et Marie Curie et de l'Institut national de la santé et de la recherche médicale (INSERM) - a publié ses travaux de modélisation de la grippe russe. D'après cette analyse, la pandémie de 1889 a touché près de 50 % des populations européenne et américaine mais sa mortalité a été faible, comparable à celles de 1957 et 1968. Cette étude peut permettre de comprendre le modèle de transmission et ainsi d'anticiper une prochaine pandémie.
Symptômes et diagnostic
Symptômes
Cette nouvelle souche de la grippe provoque les mêmes symptômes que la grippe saisonnière:
- la période d'incubation est de 24 à 72 heures,
- fièvre brutale et élevée, dépassant 38 °C,
- douleurs musculaires et/ou articulaires,
- fatigue importante,
- douleurs à la gorge et éventuellement maux de tête,
- toux profonde et plutôt sèche,
- congestion et écoulement nasal,
- perte d'appétit,
- vomissements et diarrhées.
Les symptômes disparaissent généralement d'une semaine à dix jours après leur apparition, mais la fatigue et la toux peuvent parfois persister deux à trois semaines. Le sujet infecté peut être contagieux un jour avant l'apparition des symptômes et le rester pendant sept jours environ.
Les tests rapides
Plusieurs « tests rapides » (RIDT ou Rapid Influenza Diagnostic Tests) sont apparus sur le marché, permettant théoriquement de détecter en 15 minutes plusieurs virus de type A, dont le H1N1. Ces tests sont imparfaits et contribuent à sous-diagnostiquer le nombre de cas.
Début , les CDC ont publié les résultats préliminaires d'une étude ayant porté sur trois tests de diagnostics rapides mis sur le marché pour détecter le virus A(H1N1) dans des échantillons (ici non-frais, mais conservé par les CDC) de sécrétions respiratoires. L'étude confirme que le nouveau H1N1 est détecté par ces tests, mais pas dans tous les cas : ces trois tests échouent à identifier dans tous les cas le virus dans les échantillons où le virus n'est pas fortement présent : « leur sensibilité est faible, voire très faible lorsque le titre viral est bas », selon les CDC qui ont conclu : « Un résultat négatif n'exclut donc pas qu'on soit infecté par le virus de la grippe A(H1N1) ».
- Sur les 35 échantillons contenant un bas taux de virus A(H1N1), l'un des tests (BinaxNOW) ne détecte le virus que dans 40 % des cas, alors que le Directigen EZ Flu A+B n'en détecte que dans 49 % de ces mêmes échantillons et que le QuickVue Influenza en détecte 69 %.
- La fiabilité n'est pas non plus très élevée pour les échantillons fortement contaminés par le virus ; sur 9 échantillons très riches en virus A(H1N1), deux des trois tests échouent à l'identifier dans un cas.
Un test rapide RIDT négatif ne signifie donc pas l'absence d'infection.
Prévention
Hygiène
Comme pour beaucoup de maladies infectieuses, une des meilleures formes de prévention est l'hygiène et la bonne connaissance des modes de transmission. Il est nécessaire de se laver les mains au savon plusieurs fois par jour ou d'utiliser des solutions hydro-alcooliques pour se désinfecter les mains, notamment après tout contact physique direct avec une personne potentiellement infectée, ou avec des surfaces potentiellement contaminées par le virus. Le lavage des mains à l'eau et au savon s'avère même supérieur à ces dernières dans la lutte contre le virus H1N1.
Masques chirurgicaux

Les masques chirurgicaux sont un moyen de limiter l’expansion d’une pandémie. Portés par des personnes contaminées, ces masques limitent la diffusion du virus dans l'air par la toux et les éternuements. Les masques de protection FFP permettent de protéger les personnes qui les portent. Seuls les masques de type FFP2 ou FFP3 sont suffisamment efficaces contre le virus de la grippe A (H1N1).
Les masques peuvent devenir un vecteur de contamination lorsqu'ils ont été contaminés par le virus. Il faut donc changer de masque si possible à chaque exposition potentielle au virus (par exemple, pour les masques chirurgicaux « de soins », dès que l'on a éternué ou toussé dedans, car l'humidité les traverse), sans toucher la partie filtrante avec les mains.
Vaccination
La souche virale responsable de la grippe A (H1N1) de 2009 est rapidement isolée par l'OMS et transmise aux principaux industriels pharmaceutiques pour qu'ils développent dans les mois suivants les premiers vaccins. Les annonces de l'arrivée imminentes des premiers vaccins se succèdent au cours de l'été 2009, certains fabricants annonçant des livraisons dès juillet 2009. En réalité, ces vaccins seront mis sur le marché européen en octobre et . Dans de nombreux pays développés, les autorités gouvernementales et sanitaires ont programmé des campagnes de vaccination massive afin d'enrayer l'épidémie. l'organisation de ces campagnes varient d'un pays à l'autre mais la plupart reposent sur la mise en place de centres de vaccinations qui permettent d'organiser la distribution et d'établir des listes de priorité pour permettre la vaccination des groupes à risque le plus tôt possible (voir infra).
Initialement, deux doses semblaient devoir être nécessaires pour assurer l'immunité, mais les études menées avec le vaccin sous sa forme adjuvantée ou non montrent qu'il présente une bonne immunogénicité même avec une seule dose : une seule injection suffit à assurer une réponse immunitaire. Néanmoins, en l'absence de données complémentaires, le groupe d'experts de l'OMS continue de recommander une deuxième injection pour les enfants entre 6 mois et 10 ans, dans la mesure où les stocks sont disponibles.
Les premiers essais publiés en n'ont pas montré d'effets secondaires notables des vaccins adjuvantés ou non, ce que le suivi des premières campagnes de vaccination portant sur environ 65 millions de personnes de par le monde, confirme.
Traitement
Les seuls traitements connus de la grippe (en ) sont des antiviraux.
Antiviraux

La neuraminidase est la protéine virale qui permet aux particules virales de pouvoir diffuser de proche en proche et ainsi, d’aller infecter les cellules saines adjacentes. Les inhibiteurs de la neuraminidase empêchent le virus de pouvoir traverser la membrane plasmique de la cellule hôte infectée. La cellule ainsi surchargée par les virions est détruite avec le virus.
Ces inhibiteurs sont l’oseltamivir (Tamiflu) et le zanamivir (Relenza). Ils réduisent la durée des signes cliniques d'un ou deux jours et diminuent la contagiosité du patient. Selon des médecins britanniques, ces médicaments ne devraient pas être prescrits aux enfants de moins de 12 ans en raison de leurs effets secondaires. Ces effets indésirables, qui touchent un enfant sur deux, sont pour les plus fréquents : nausées, maux de tête, douleurs ou des crampes d'estomac, cauchemars. Les effets gastro-intestinaux (nausées, vomissements, diarrhée, maux d'estomac) sont rapportés par 40 % des enfants. Ces antiviraux ne sont pas prescris à l'ensemble des personnes atteintes; ils sont réservés au patients ayant des symptômes inquiétants. L'énorme majorité des patients guérit d'elle-même après 7 à 10 jours de symptômes.
Un premier cas de résistance au Tamiflu a été observé sur un patient danois le . Le patient a été guéri avec un autre antiviral (le Relenza), qui s'est avéré efficace. D'après l'OMS, il s'agirait d'un « cas isolé » sans « implication en termes de santé publique ». D'autres cas ont été observés près de la frontière entre les États-Unis et le Mexique.
Diffusion à travers le monde
La nouvelle grippe s’est répandue à travers le Mexique, avec des cas confirmés dans au moins 125 pays. Les pays dont l’Australie, la Chine, l’Islande, l’Inde, l’Indonésie, la Malaisie, les Philippines, Singapour, la Corée du Sud et la Thaïlande avaient mis en place une surveillance des voyageurs en provenance des zones affectées pour identifier les personnes présentant des symptômes respiratoires et des fièvres.
De nombreux pays ont aussi averti les voyageurs des zones affectées par la grippe de contacter un médecin immédiatement s’ils avaient les symptômes grippaux. Plusieurs pays ont également interdit l’importation et la vente de viande de porc.
La pandémie de grippe A de 2009 provoque des réactions extrêmes contre les porcs dans certains pays. En Égypte, le parlement demande en avril 2009 que les 250 000 porcs du pays soient tués immédiatement bien que la maladie se transmette d'humain à humain et que la transmission par le porc ne soit pas identifiée comme une source de problèmes. La décision est interprétée comme irrationnelle, ou comme une volonté de stigmatisation des éleveurs de la minorité copte chrétienne. En Irak, trois sangliers du Zoo de Bagdad sont abattus. De nombreux pays interdisent le commerce de porcs et de produits à base de porc, malgré le rappel de l'Organisation mondiale de la santé (OMS) selon lequel la maladie ne s'attrape pas en mangeant du porc s'il est préparé convenablement.
Bilan mondial
L'Organisation mondiale de la santé tient depuis la détection du virus un décompte des décès imputables, de manière confirmée, au moins en partie à la grippe A H1N1. Celui-ci s'élevait le , à 18 138 morts. Cependant, les tests qui mènent à ces confirmations ne sont pas menés de façon systématique. L'afflux de ces confirmations varie donc d'un pays à l'autre et d'une période à l'autre et peuvent conduire à une sous-estimation significative du nombre de cas réels. Les estimations du nombre total de morts tombent généralement dans les marges des morts des grippes saisonnières (250 000 - 500 000 morts toute souches confondues).
Une estimation publiée en fait état de 280 000 morts : 201 200 morts de causes respiratoires et 83 300 de causes cardiovasculaires pendant la première année.
Mesures de santé publique
Campagnes de vaccination
Face aux prévisions annonçant une vague épidémique débutant à l'automne 2009 dans l'hémisphère nord mais touchant l'hémisphère sud dès l'hiver austral, de nombreux gouvernements ont décidé de mettre en place des mesures exceptionnelles pour faire face à l'épidémie. Dans les pays occidentaux, la plupart des gouvernements ont opté pour des plans de vaccination massive en anticipation de l'épidémie. Devant le prix élevé des vaccins, de nombreux autres pays, notamment parmi les plus pauvres, n'ont pas pu acquérir de doses en quantités suffisantes pour la mise en place de telles campagnes. Néanmoins, les stratégies adoptées restent variables en fonction de la proportion de la population couverte et suivant que les autorités aient envisagé ou non une vaccination à deux doses, ainsi qu'il semblait nécessaire après les toutes premières analyses. Ce fut notamment le cas de la France et du Canada qui ont choisi de couvrir au moins 75 % de leur population avec deux doses, la Suisse couvrant l'ensemble de sa population avec une dose. Les autres pays ont visé une couverture moindre (États-Unis, Royaume-Uni, Allemagne, Espagne).
Par ailleurs, selon les pays, la vaccination cible les seules populations à risque ou au contraire l'ensemble de la population, comme c'est le cas en France, en Suisse, aux États-Unis, au Canada ou en Suède. Dans tous les cas, des listes de priorité (parfois différentes d'un pays à l'autre) ont été mises en place.
Enfin, les pays diffèrent dans le choix des vaccins utilisés. Outre les contraintes liés à l'offre réduite sur le marché des vaccins, certains pays ont privilégié les vaccins par injection : certains achetant les formulations avec adjuvants, d'autres pays passant commande uniquement que de vaccins non adjuvantés et d'autres encore optant pour une proportion de chaque type (comme en France). Certains États ont aussi opté pour des vaccins par inhalation intranasale (comme les États-Unis).
Plans de vaccinations dans plusieurs pays
La Belgique a commandé 12,6 millions de doses de vaccins adjuvantés auprès de GSK pour une campagne de vaccination débutant le et visant d'abord le personnel médical et les groupes à risques puis l'ensemble de la population. Contrairement à la France, la vaccination est proposée par les médecins dans leur cabinet mais celle-ci étant gratuite, les médecins ont manifesté leur mécontentement face au manque de clarté concernant le système de rémunération et d'enregistrement des patients pour le suivi de pharmacovigilance et ont déclaré « ne pas être prêts » pour cette campagne notamment vis-à-vis des patients à risque.
En France, la campagne de vaccination progressive débute le 12 octobre selon une liste de priorité.
En Suisse, l'État fédéral a commandé 13 millions de doses de vaccin auprès de Novartis et GSK de façon à couvrir les besoins de l'ensemble de la population pour une campagne de vaccination massive. La campagne de vaccination a débuté en novembre selon des modalités spécifiques à chaque canton. On observe une réticence marquée de la population face au vaccin.
En Suède, la campagne de vaccination a débuté le par les personnes prioritaires mais elle s'est par la suite ouverte à l'ensemble de la population avec un très fort succès, plus de 2 millions de doses ayant été distribuées en quelques jours.
Les États-Unis et le Canada connaissent une situation de pénurie de vaccins.
Une plainte a été déposée le en Autriche puis aux États-Unis par la journaliste Jane Burgermeister qui craint une malveillance intentionnelle. Elle avait mis en exergue la contamination découverte en République tchèque d'un important lot de matériel vaccinal (souche H3N2) par le virus grippal H5N1 que dut retirer le laboratoire Baxter qui l'avait fabriqué en Autriche et qui le destinait à 16 autres pays d'Europe centrale et de l'Est. Une seconde plainte contre X pour « tentative d'empoisonnement de la population » a été déposée en Isère le à Grenoble selon les polémiques relatives au plan de vaccination et à sa crainte de nocivité. Un collectif français de dépositaires de plainte s'est ainsi fédéré. Un modèle type de plainte a été mis à disposition du public et comporte les raisons et les motifs des craintes.
En Ukraine l'apparition fin octobre d'une grippe comportant une atteinte pulmonaire mortelle jusqu'alors inconnue dans l'épidémie de grippe A, va bouleverser l'opposition du pays au plan de vaccination et à se fournir en médicaments antiviraux. L'Ukraine et la Russie engagent début novembre leur propre mise au point d'antivirus et de vaccins pour . Selon les observations de la journaliste Jane Burgermeister, l'épidémie semble avoir débuté non pas après la campagne de vaccination contre le H1N1 qui n'a pas eu lieu, mais de suite après celle contre la grippe saisonnière dont elle pense à son tour qu'elle fut le vecteur de la souillure par des agents pathogènes, tout comme lors de l'incident découvert en République tchèque en février et mentionné plus haut.
En Pologne, malgré le risque de transmission du virus ukrainien, en novembre 2009, le choix est fait par le premier ministre Donald Tusk et sa ministre de la santé le Dr Ewa Kopacz, de ne pas céder au mouvement de panique et de ne pas acheter de vaccin tant que ceux-ci ne seraient pas assurés et assumés par les laboratoires.
Réactions internationales
Nations unies
Depuis le signalement des premiers cas de grippe à la communauté internationale par le gouvernement mexicain, l’Organisation des Nations unies (et particulièrement l’OMS) sont en état d’alerte permanent et renforcé. Le secrétaire des Nations unies, Ban Ki-moon, a annoncé lors d’un point presse au siège des Nations unies que « Nous sommes préoccupés par le fait que ce virus pourrait causer une nouvelle pandémie de grippe. Il pourrait être bénin dans ses effets comme il pourrait être potentiellement grave ».
Il a de plus fait remarquer que cette maladie donnera l’occasion de tester le système de réaction de la communauté des nations face à une pandémie, mis en place depuis 2007. Enfin, il a plaidé pour la solidarité entre les nations, et notamment envers les nations pauvres, particulièrement vulnérables.
Organisation mondiale de la santé (OMS)
Le , l'Organisation mondiale de la santé publie un communiqué qui fait état de l'apparition et de la diffusion d'une nouvelle forme de grippe. À partir de cette date, l'OMS fait paraître un bulletin d’information quotidien sur l'épidémie. Le Comité d’urgence (regroupant une quinzaine d’experts internationaux) tient sa deuxième réunion le , au cours de laquelle est décidé de faire passer la phase d’alerte à une pandémie de grippe de la phase 3 à la phase 4 (signifiant que la probabilité d’une pandémie a augmenté, mais non qu’une pandémie est inévitable). Le , le directeur général de l’OMS, à la suite de la décision du Comité d’urgence, prend la décision de faire passer la phase d’alerte à une pandémie de grippe de la phase 4 à la phase 5.
À la suite de cette épidémie, l’OMS planifierait des modifications importantes dans son système d’alerte, plus spécifiquement des critères de passage de l’alerte 5 à l’alerte 6. Les critères actuels de la phase 6 prévoient une implantation durable du virus dans au moins trois pays dans les régions de l'OMS. Ceux-ci seraient, de l’avis général, déjà atteints depuis un bon moment et on peut déjà parler de pandémie. Cependant, le passage à la phase 6 prévoit aussi des mesures d’urgence exceptionnelles telles que la mobilisation internationale des laboratoires pour la production d’un nouveau vaccin. Ces différentes mesures seraient un frein considérable au combat contre les souches courantes de grippe qui sont pourtant, selon les observations recueillies, approximativement aussi dangereuses que la nouvelle souche et causeraient donc plus de mal que de bien dans le cas présent.
L’OMS prévoyait de tenir compte du danger approximatif du virus avant le passage en phase 6 pour éviter les mesures d’urgence et l’anxiété générale à l’annonce d’une pandémie, en intégrant la dangerosité (en termes de mortalité) dans les décisions de passage d’une phase à une autre.
Le , l’OMS décide le passage en phase 6, l’état de pandémie est déclaré.
Le , l'OMS cesse son dénombrement systématique des cas confirmés. Entre autres parce qu'il est extrêmement difficile, voire impossible, pour les pays d’essayer de confirmer tous les cas en laboratoire. Le traitement par antiviraux classique pour les cas d'influenza A étant efficaces sauf exceptions rares, l'identification de la souche exacte H1N1 n'est pas nécessaire au traitement des patients alors qu'elle exige énormément de ressources. L'OMS recommande néanmoins de rester vigilant afin de détecter rapidement d'éventuels pics dans les cas, qui pourraient résulter d'une nouvelle mutation de la maladie. L'OMS demande aussi aux pays nouvellement touchés de lui transmettre le cumul des cas identifiés sur une base hebdomadaire dans un premier temps.
Fin janvier 2010, l'Assemblée parlementaire du Conseil de l'Europe auditionne l'OMS, suspecté « d'avoir exagéré la menace de la grippe "sous la pression des laboratoires" ». Il est reproché notamment à l'OMS d'avoir récemment modifié la définition d'une pandémie mondiale grippale, retirant la notion d'un taux de mortalité supérieure à une grippe normale. Avec ces nouveaux critères, une pandémie existe dès qu'un nouveau virus se répand rapidement à travers le monde, même si sa mortalité est faible. Une enquête affirme également que des « liens d'intérêt entre six experts de l'OMS et des firmes pharmaceutiques sont avérés ».
Mercosur : déclaration de juillet 2009 sur la levée des brevets
En , le Mercosur élargi (Argentine, Brésil, Paraguay, Uruguay, Venezuela, Bolivie et Chili) a adopté une déclaration réclamant la suspension des brevets afin de pouvoir produire les vaccins contre la grippe H1N1, exigeant l'adoption des mesures (plus ou moins) prévues par l'ADPIC afin d'assouplir les règles sur les brevets en cas de pandémie.
Voir aussi
Bibliographie
- McCallum L & Partridge J. Epidemiological characteristics of the influenza A(H1N1) 2009 pandemic in the Western Pacific Region Western Pac Surveill Response J. 2010;1(1):5–11.
Articles connexes
- Grippe
- Grippe porcine
- Grippe aviaire
- Grippe de 1918
- Épidémie de maladie à coronavirus de 2019-2020
- Plan de crise pour une pandémie
- Comportements-barrière
- Plan de continuité
Liens externes
- Ressource relative à la santé :
- (en + es) MedlinePlus
- Notice dans un dictionnaire ou une encyclopédie généraliste :
- Portail d’information du gouvernement français sur les pandémies grippales
- Portail d'information du gouvernement du Québec sur la pandémie (à compter du , ce site n'est plus mis à jour puisqu’il n’y a plus de pandémie de grippe A(H1N1) au Québec)
- Dossier sur la grippe A de l'Organisation mondiale de la santé (OMS)
- « 100 questions sur la grippe A » sur le site du Monde ()
- Bulletins d'information sur l’épidémie sur le site de l'Institut de veille sanitaire (France)
- (en) Portail de l’US CDC sur la grippe A, information orale actualisée de l’US CDC et Preventing the Flu: Good Health Habits Can Help Stop Germs
- (en) L'arbre généalogique du virus, New England Journal of medecine,