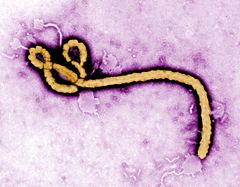
Virus Ebola
| Type | Virus |
|---|---|
| Domaine | Riboviria |
| Embranchement | Negarnaviricota |
| Sous-embr. | Haploviricotina |
| Classe | Monjiviricetes |
| Ordre | Mononegavirales |
| Famille | Filoviridae |
| Genre | Ebolavirus |
Le virus Ebola est l'agent infectieux qui provoque, chez l'humain et les autres primates, des fièvres souvent hémorragiques — la maladie à virus Ebola — à l'origine d'épidémies historiques notables par leur ampleur et leur sévérité. La transmission entre humains a lieu avant tout par contact direct avec des fluides corporels. Il s'agit d'un virus à ARN monocaténaire de polarité négative (ordre des Mononegavirales) et à génome non segmenté (groupe V de la classification Baltimore). Il présente l'apparence filamenteuse caractéristique des filovirus, une famille à laquelle appartiennent également le virus Marburg, le virus de Lloviu (genre Cuevavirus) et le virus Měnglà (Genre Dianlovirus).
Autrefois appelé virus Ebola Zaïre, le virus Ebola appartient au genre Ebolavirus et représente le seul virus de l'espèce Ebolavirus Zaïre.
Compte tenu de son danger biologique, ce virus ne doit être manipulé qu'au sein de laboratoires P4 ou BSL-4, lesquels sont conçus pour prévenir les risques de contamination par accident ou du fait d'actes de malveillance (bioterrorisme). La maladie qu'il engendre, pour laquelle il n'existe pas jusqu'ici de traitement homologué, présente un taux de létalité allant de 25 % à 90 % chez l'humain ; l'épidémie qui a sévi en Afrique de l'Ouest en 2014 et 2015 affichait ainsi une létalité de 39,5 % au 27 mars 2016, avec 11 323 morts sur 28 646 cas recensés.
Après un test efficace en 2015 lors d'une épidémie en Guinée, un premier vaccin a été annoncé à la fin de 2016 et utilisé pour une campagne vaccinale en Afrique de l'Ouest en 2017, ainsi qu’en République démocratique du Congo en 2019.
Entre le 24 février et le 19 juin 2021, une épidémie a eu lieu en Guinée, proche de l'épicentre de l'épidémie précédente. Le séquençage de la souche provoquant l'épidémie a permis de mettre en avant une relance épidémique d'origine humaine par une personne guérie.
Caractéristiques
Taxonomie

Le virus Ebola appartient au genre Ebolavirus de la famille des Filoviridae (filovirus), à laquelle appartient également le virus Marburg. Tous sont des virus à l'apparence filamenteuse caractéristique.
On distingue sixespèces virales à l'intérieur du genre Ebolavirus :
- ebolavirus Bundibugyo ;
- ebolavirus Forêt de Taï ;
- ebolavirus Reston ;
- ebolavirus Soudan ;
- ebolavirus Zaïre ;
- ebolavirus Bombali.
La plupart d'entre eux sont à l'origine de fièvres hémorragiques apparentées chez l'être humain, mais d'intensité variable : alors que la létalité du virus Ebola (ebolavirus Zaïre) peut atteindre 90 %, celle du virus Soudan (ebolavirus Soudan) est moindre, et celle du virus Reston (ebolavirus Reston) presque nulle. Quant au virus Bombali, sa pathogénicité est encore méconnue.
Le génome du virus Ebola, long d'environ 19 kilobases, comporte sept gènes qui codent sept protéines structurelles et deux protéines sécrétées supplémentaires par un phénomène de polymerase stuttering : nucléoprotéine de la capside NP, le cofacteur de la polymérase virale VP35, la protéine de matrice majeure VP40, les glycoprotéines GP, sGP et ssGP issues du gène GP, la nucléoprotéine mineure VP30, la protéine de matrice VP24 et l'ARN polymérase ARN-dépendante L.
Virions et génome
Le virus Ebola peut être linéaire ou ramifié, long de 0,8 à 1 µm mais pouvant atteindre 14 μm par concatémérisation (formation d'une particule longue par concaténation de particules plus courtes), avec un diamètre constant de 80 nm. Il possède une capside nucléaire hélicoïdale de 20 à 30 nm de diamètre. Celle-ci est constituée de nucléoprotéines NP et VP30 ; elle-même est enveloppée d'une matrice hélicoïdale de 40 à 50 nm de diamètre constituée de protéines VP24 et VP40 et comprenant des stries transversales de 5 nm. L'ensemble est, à son tour, enveloppé d'une membrane lipidique dans laquelle sont fichées des glycoprotéines GP.[réf. nécessaire]

Il possède un génome de 19 kilobases ayant une organisation caractéristique des filovirus. Ce génome code neuf protéines fonctionnelles sur sept gènes exprimés de la façon suivante :
| Gène | Position sur l'ARN viral |
Région traduite | Protéine exprimée | Taille en acides aminés |
PDB* |
|---|---|---|---|---|---|
|
Région 5' non traduite |
1 - 55 | Non traduit | |||
| NP | 56 - 3 026 | 470 - 2.689 |
Nucléoprotéine de la capside du matériel génétique viral |
739 résidus | 4QB0 |
| VP35 | 3.032 - 4.407 | 3.129 - 4.151 |
Cofacteur de la polymérase virale, antagoniste des interférons de type I |
340 résidus | 3FKE |
| VP40 | 4.390 - 5.894 | 4.479 - 5.459 | Protéine majeure de la matrice | 326 résidus | 4LDD |
| GP | 5.900 - 8.305 | 6.039 - 7.133 | Glycoprotéine sécrétée (sGP) | 364 résidus | |
| 6.039 - 6.923 insertion d'un A 6.924 - 8.068 |
Glycoprotéine transmembranaire de l'enveloppe virale (GP) |
676 résidus | 3CSY | ||
| 6.039 - 6.923 insertion de deux A 6.924 - 6.933 |
Petite glycoprotéine sécrétée (ssGP) | 298 résidus | |||
| VP30 | 8.288 - 9.740 | 8.509 - 9.375 |
Nucléoprotéine mineure, complexée avec la polymérase |
288 résidus | 2I8B |
| VP24 | 9.885 - 11.518 | 10.345 - 11.100 | Protéine de la matrice, associée à l'enveloppe virale, inhibe la réponse immunitaire innée intracellulaire, rend les cellules infectées insensibles aux interférons de types I et II. |
251 résidus | 3VNE |
| L | 11.501 - 18.282 | 11.581 - 18.219 |
ARN polymérase ARN-dépendante caractéristique des mononégavirus |
2.212 résidus | |
|
Région 3' non traduite |
18.283 - 18.959 | Non traduit | |||
| * Note : les structures Protein Data Bank proposées sont issues de divers virus du genre Ebolavirus et non spécifiquement du virus Ebola de 1976. | |||||
Réplication


La fusion de l'enveloppe du virion avec la membrane plasmique de la cellule hôte a pour effet de libérer la capside nucléaire dans le cytoplasme de la cellule cible. L'ARN polymérase ARN-dépendante L dénude partiellement l'ARN génomique et le transcrit en ARN messager à polarité positive qui sont ensuite traduits en protéines. L'ARN polymérase L du virus Ebola se lie à un promoteur unique situé à l'extrémité 5' du génome viral. L'expression des gènes se déroule ensuite séquentiellement, avec une probabilité croissante de s'interrompre à mesure que la polymérase progresse le long du brin d'ARN génomique à transcrire : le premier gène à partir du promoteur est ainsi davantage exprimé que le dernier gène à l'extrémité 3'. L'ordre des gènes sur le génome viral offre ainsi un moyen simple, mais efficace de réguler leur transcription : la nucléoprotéine NP, codée par le premier gène, est produite en plus grande quantité que la polymérase L, codée par le dernier gène. La concentration de cette nucléoprotéine dans le cytosol de l'hôte détermine le moment où la polymérase L bascule de la transcription — production d'ARN messager à partir de l'ARN génomique — vers la réplication virale — production d'antigénomes d'ARN à polarité positive par réplication intégrale d'un ARN génomique original. Ces antigénomes sont à leur tour transcrits en génomes viraux d'ARN à polarité négative qui interagissent avec les protéines structurelles préalablement traduites à partir de l'ARN viral. Des particules virales s'auto-assemblent à partir des protéines et du matériel génétique nouvellement produits à proximité de la membrane cellulaire. Elles bourgeonnent hors de la cellule en se recouvrant d'une enveloppe virale issue de la membrane plasmique, où s'insèrent les glycoprotéines GP, ce qui libère de nouveaux virions prêts à infecter d'autres cellules.
Expression de la glycoprotéine

La glycoprotéine GP joue un rôle déterminant dans la virulence du virus Ebola. Elle est normalement exprimée sous forme soluble sGP de 364 résidus d'acides aminés formant un homodimère de 110 kDa composé de deux chaînes polypeptidiques identiques parallèles maintenues ensemble par deux ponts disulfure au niveau des cystéines 53 et 306. Le produit de la transcription du gène GP est en fait un peu plus long que la sGP fonctionnelle, laquelle résulte du clivage par une furine de la pré-sGP produite, en libérant une petite protéine non structurelle fortement O-glycosylée appelée Δ-peptide (ou peptide Δ).[réf. nécessaire]
Cependant, le gène GP des virus du genre Ebolavirus contient sept résidus d'adénine consécutifs formant vraisemblablement une structure en épingle à cheveux, ou tige-boucle, au niveau de laquelle la polymérase virale patine ou « bégaie » (on parle de polymerase stuttering) : dans environ un cas sur cinq, elle insère une adénine supplémentaire dans l'ARN messager, ce qui décale d'un nucléotide le cadre de lecture des codons par le ribosome. La protéine produite par cet ARNm modifié, la GP proprement dite, est donc différente de la sGP : ses 295 résidus N-terminaux sont identiques, mais les 312 résidus suivants, côté C-terminal, sont différents. Il s'ensuit une protéine plus longue, totalisant 676 résidus (un de plus pour le virus Reston), clivée par une furine au niveau d'une région basique pour former deux sous-unités, GP1 et GP2, maintenues ensemble par un pont disulfure entre la Cys53 sur GP1 et la Cys609 sur GP2. C'est cet hétérodimère qui s'assemble en trimère de 450 kDa à la surface de la membrane lipidique des virions et permet leur pénétration dans les cellules de l'hôte à infecter.
Le patinage de la polymérase L sur l'épingle à cheveux produit également une troisième glycoprotéine, appelée ssGP, dont le rôle n'est pas connu et dont on pense qu'elle est monomérique ; cela se produit par insertion de deux résidus d'adénine supplémentaires au niveau de la région en tige-boucle du gène GP du virus, ce qui décale cette fois de deux nucléotides le cadre de lecture de l'ARNm par le ribosome et conduit à une protéine de 298 résidus d'acides aminés. L'expression de plusieurs glycoprotéines par chevauchement de gènes est une caractéristique permettant de distinguer, parmi les filovirus, les virus des genres Ebolavirus et Cuevavirus des virus du genre Marburgvirus, ces derniers ne produisant que la glycoprotéine GP1,2.
Pouvoir pathogène
Étiologie
La période d’incubation varie de 2 à 21 jours, le plus souvent de 4 à 9 jours. Une semaine après le début des symptômes, les virions envahissent le sang et les cellules de la personne infectée (qui intègrent le virus par macropinocytose). Les cellules les plus concernées sont les monocytes, les macrophages et les cellules dendritiques. La progression de la maladie atteint généralement le fonctionnement des organes vitaux, en particulier des reins et du foie. Ceci provoque des hémorragies internes importantes. La mort survient, peu de temps après, par défaillance polyviscérale et choc cardio-respiratoire. [réf. nécessaire]
Le virus Ebola sature tous les organes et les tissus à l’exception des os et des muscles moteurs. Il se forme d’abord de petits caillots de sang diffus dans l'ensemble des vaisseaux par coagulation intravasculaire disséminée, dont le mécanisme n'est pas clair. Les caillots se collent ensuite aux parois des vaisseaux sanguins pour former un « pavage ». Plus l’infection progresse, plus les caillots sont nombreux, ce qui bloque les capillaires. Finalement, ils deviennent si nombreux qu’ils bloquent l’arrivée sanguine dans les divers organes du corps. Quelques parties du cerveau, du foie, des reins, des poumons, des testicules, de la peau et des intestins se nécrosent alors car elles souffrent d'un manque de sang oxygéné. [réf. nécessaire]
Une des particularités du virus Ebola est la brutalité avec laquelle il s’attaque aux tissus conjonctifs. Il provoque aussi des taches rouges appelées pétéchies résultant d'hémorragies sous-cutanées. Il affecte le collagène de la structure de la peau. Les sous-couches de la peau meurent et se liquéfient ce qui provoque des bulles blanches et rouges dites maculopapulaires. À ce stade, le simple fait de toucher la peau la déchire tant elle est amollie.[réf. nécessaire]Le virus provoque une réaction inflammatoire importante mais certaines protéines antivirales semblent l'inhiber, tel l'interféron.
Sémiologie
La maladie à virus Ebola se caractérise par une soudaine montée de fièvre accompagnée d'une fatigue physique, de douleurs musculaires, de céphalées ainsi que de maux de gorge. Débutent ensuite une diarrhée souvent sanglante (appelée « diarrhée rouge » en Afrique francophone), les vomissements, les éruptions cutanées et l’insuffisance rénale et hépatique. Des hémorragies internes et externes surviennent ensuite, suivies du décès par choc cardio-respiratoire dans 50 à 90 % des cas. Les signes hémorragiques peuvent être très frustes à type d’hémorragies conjonctivales. Elles peuvent aussi être profuses à type d’hématémèse et de melæna. La contagiosité des malades est donc très variable bien que 5 à 10 particules virales d'Ebola suffisent à déclencher une amplification extrême du virus dans un nouvel hôte.[réf. nécessaire]
Le décès survient dans un tableau de choc avec défaillance multi-viscérale au bout de 6 à 16 jours après les premiers symptômes. Les cas non mortels peuvent entraîner des séquelles neurologiques, hépatiques ou oculaires. L'espèce Ebolavirus Zaïre semble plus dangereuse que l'espèce Ebolavirus Soudan, avec un taux de mortalité atteignant 60 à 90 %.
Écoépidémiologie
Le cycle naturel du virus dans la nature, de même que son origine sont encore mal connus. On sait qu'il affecte certains grands singes (chimpanzés, gorilles), des antilopes et des chauves-souris. [réf. nécessaire]
Ebola semble à ce jour encore plus mortel pour le Gorille que pour l'humain ; Il est la seconde menace pour les gorilles (après le braconnage selon la primatologue Emma Stokes) : Ebola aurait tué environ la moitié des gorilles de la République du Congo de 2005 à 2012. [réf. nécessaire]
L'hypothèse qui se dessine depuis 2005 (mais encore à confirmer) est la suivante :[réf. nécessaire]
- des chauves-souris sont porteuses saines ;
- des chauves-souris contaminent les singes ;
- des humains chassent en forêt, et se contaminent, par exemple en « mangeant de la viande de brousse contaminée », ou en rencontrant les singes, ou encore en mangeant des chiroptères et en particulier la chauve-souris géante frugivore Hypsignathus monstrosus (l'une des 3 espèces trouvées porteuses d'anticorps, deux autres espèces ont aussi été trouvées porteuses de traces d'infection Epomops franqueti et Myonycteris torquata, puis d'autres encore (Epomophorus gambianus, Nanonycteris veldkampi et Epomops buettikoferi). L'Afrique n'est pas seule concernée puisqu'au début des années 2010 des Chauve-souris frugivores ont aussi été trouvées porteuses d'anticorps aux Philippines et au Bangladesh (5 individus sur 276 testés, soit 3,5 %).
Modes de transmission
Pour Munster, spécialiste d'Ebola et d'autres agents pathogènes dangereux, comprendre l'épidémiologie de ce virus (et notamment comment un virus zoonotique passe d'une espèce à l'autre) implique une approche écoépidémiologique, car « l'exploitation forestière, la chasse et l'implantation humaine sur les environnements vierges jouent tous un rôle, mettant les gens en contact avec les microbes qui y sont cachés. Une fois qu'un nouvel agent infectieux touche l'Homme, les forces de la mondialisation, de l'urbanisation et de la mobilité peuvent le répandre plus rapidement que jamais ».
Entre humains
Le contact direct avec les liquides organiques (sang, vomi, diarrhée, sueur, suppurations, salive, sperme...) d’une personne infectée est la principale voie de contamination interhumaine.
Selon les conclusions de l'OMS à la date d', les liquides les plus infectieux sont actuellement le sang, les selles et le vomi. À l'inverse, le virus ne se propage pas par la toux et les éternuements avec un risque « rare voire inexistant » selon les observations actuelles de l'OMS : compte tenu des données épidémiologiques et entre autres de la dernière flambée, les schémas de propagations ne correspondent pas aux caractéristiques des maladies transmises par voie aérienne (virus de la rougeole ou de la varicelle, ou bacille de la tuberculose par exemple).
Le risque de propagation parmi le personnel hospitalier est très élevé, particulièrement si la stérilisation du matériel n’est pas assurée. En zones d'endémie, le non-respect des règles d'hygiène et de sécurité a causé la mort de plusieurs médecins et infirmiers lors d'épidémies, et il favorise les contaminations nosocomiales.[réf. nécessaire]Des contacts étroits, c'est-à-dire des contacts directs avec les liquides organiques d’une personne infectée, vivante ou décédée, sont source de contagion ; les rituels funéraires de certains peuples d'Afrique Centrale consistant à laver le corps, puis à se rincer les mains dans une bassine commune, ont aussi souvent favorisé la propagation du virus dans la famille et chez les amis du défunt. [réf. nécessaire]
Entre humains et animaux
Une hypothèse est que là où les chauves-souris frugivores sont particulièrement abondantes, elles pourraient être source d'infection pour d'autres espèces, cependant de 2006 à 2017 jamais « personne n'a isolé le virus vivant dans les chauves-souris, et personne ne sait comment Ebola pourrait passer d'une chauve-souris à d'autres mammifères, y compris humains, ou pourquoi ce saut fatal est si imprévisible dans le temps et la géographie ». Un hôte intermédiaire, encore non identifié, pourrait être en cause.
La transmission à l'humain semble être liée à la manipulation de primates (morts ou vivants) infectés par le virus : cas des singes, probablement du genre Cercopithecus, vendus comme viande de brousse sur les marchés en République démocratique du Congo.
En laboratoire, des primates non humains ont été infectés à la suite d’une exposition à des particules aérosolisées du virus provenant du porc, mais une transmission par voie aérienne n’a pas été démontrée entre primates. Des porcs ont excrété le virus dans leurs sécrétions rhinopharyngées et leurs selles après une inoculation expérimentale.
Réservoirs
Le réservoir naturel du virus Ebola pourrait être des chauves-souris, notamment l'espèce de la roussette d'Égypte. Des anticorps d'Ebolavirus Zaïre ont été détectés dans le sérum de trois espèces de chauves-souris frugivores tropicales : Hypsignathus monstrosus, Epomops franqueti et Myonycteris torquata. Le virus n'a cependant jamais été détecté chez ces animaux. Si les chauves-souris frugivores de la famille des ptéropodidés constituent vraisemblablement le réservoir naturel du virus Ebola, on a trouvé des éléments génétiques de filovirus dans le génome de certains petits rongeurs, de chauves-souris insectivores, de musaraignes, de tenrecidés voire de marsupiaux, ce qui tendrait à prouver une interaction de plusieurs dizaines de millions d'années entre ces animaux et les filovirus.
Certaines chauves-souris (parfois migratrices) seraient ainsi des porteurs sains et contribueraient significativement au réservoir naturel du virus Ebola. On pensait jusqu'à présent qu'elles contaminaient d'abord un autre animal avant que le virus n'atteigne les populations humaines, mais elles pourraient également contaminer les humains directement : selon l'IRD, dans certaines circonstances, des chauves-souris pourraient en effet transmettre directement le virus Ebola à l’humain.
Les porcs domestiques sont sensibles aux virus Ebola par infection des muqueuses. Ils développent alors une maladie respiratoire grave pouvant être confondue avec d'autres maladies respiratoires porcines, associée à une effusion de charge virale élevée dans l'environnement, exposant les porcs sains à l'infection.
Mutation
Pour l'OMS, l’idée que le virus Ebola muterait et se propagerait soudainement d’une personne à l’autre par voie aérienne est une « pure spéculation qui ne repose sur aucune donnée probante ». En effet, les scientifiques ne connaissent aucun virus dont le mode de transmission ait radicalement changé jusqu'à présent. L'OMS indique comme exemple que le virus H5N1 de la grippe aviaire (qui provoque des pathologies chez l’être humain depuis 1997 et est devenu endémique parmi les populations de poulets et canards dans de grandes régions d’Asie) a circulé chez des milliards d’oiseaux en plus de deux décennies sans que son mode de transmission ne change notablement. [réf. nécessaire] (Seul le virus ébola Reston se propage dans l'air, avec une mortalité mesurée nulle, sur un très faible nombre d'humains jeunes et en bonne santé, contaminés accidentellement.)
Traitement
La maladie causée par le virus est fatale dans 20 % à 90 % des cas. Cette large différence est due au fait que le virus Ebola est particulièrement dangereux en Afrique, où les soins sont limités et difficiles à fournir aux populations. Si le virus ne dispose d'aucun traitement spécifique, de nombreux traitements symptomatiques (réanimation, réhydratation, transfusion...) peuvent permettre d'éviter le décès du patient.
La première utilisation du sang ou du sérum de convalescents comme piste de traitement, pour tirer avantage des anticorps de ceux-ci et susciter une immunisation passive chez les malades transfusés, a été ainsi tentée avec succès lors de la première épidémie d'Ebola de 1976 à Yambuku. Un programme de plasmaphérèse a même été mis en œuvre à cette occasion et fait partie des recommandations de la Commission Internationale déployée à l'époque par le gouvernement Zaïrois.
Un vaccin vivant atténué expérimental donne des résultats encourageants chez le singe. Il a été administré en à une chercheuse travaillant sur le virus, après une possible contamination accidentelle. L'évolution en a été favorable.
Depuis 2019, des campagnes de vaccination sont menées dans les zones touchées avec ce Vaccin contre le virus Ebola.
D'autres pistes sont en cours d'exploration chez l'animal : utilisation d'une protéine inhibitrice d'un facteur de la coagulation ou inhibition de l'ARN polymérase virale par des ARN interférents. Un sérum, composé d'anticorps monoclonaux produits par des plants de tabac PGM appelé ZMapp de la firme américaine Mapp Biopharmaceutical, est administré avec succès, de façon expérimentale, en , sur deux patients américains infectés. Les États-Unis ont partiellement levé des restrictions sur un autre traitement expérimental de la société canadienne Tekmira, mais sa mise sur le marché pourrait prendre plusieurs mois. Les japonais ont eux aussi un traitement expérimental qui fonctionnerait sur le virus Ebola même 6 jours après infection et ce sur les souris, les tests sur les primates n'ont pas encore été faits et le Nigéria devrait bientôt recevoir un petit stock de ce produit utilisé pour traiter la grippe et qui fonctionne sur la Fièvre du Nil, la Fièvre Jaune et la Fièvre Aphteuse.[réf. nécessaire]La lamivudine, molécule anti-HIV disponible en quantité en Afrique, est en cours de test pour soigner Ebola.
En 2014, en République démocratique du Congo, des chercheurs ont prélevé des anticorps sur un survivant infecté par le virus Ebola. Testés sur la souris, plusieurs de ces anticorps se sont révélés efficaces, 60 à 100 % des souris sur lesquelles l’injection de ces anticorps avait été pratiquée ont survécu à l’infection.
Précautions
- L'abattage des animaux infectés en utilisant des gants et un masque, avec une surveillance rigoureuse de l’enterrement ou de l’incinération des carcasses, peut s’avérer nécessaire pour réduire le risque de transmission de l’animal à l’humain. La restriction ou l’interdiction du déplacement des animaux à partir des élevages infectés vers d’autres zones peut réduire la propagation de la maladie.
- Les produits (sang et viande) doivent être cuits soigneusement avant d’être consommés.
- Les communautés touchées par le virus Ebola doivent informer la population de la nature de la maladie et des mesures prises pour endiguer la flambée, y compris lors des rites funéraires. Les personnes mortes de cette infection doivent être enterrées rapidement et sans prendre de risque.
- L'imposition de la quarantaine, l’interdiction d’aller dans les hôpitaux, la suspension de la pratique des soins aux malades et des funérailles ainsi que la mise à l’écart des malades dans des huttes séparées qui sont désinfectées (de l'eau de javel à deux semaines d'intervalle suffit), parfois brûlées après la mort de leurs occupants, permettent d'endiguer les épidémies. Sur le terrain, il n’existe toujours pas de mesure plus sécuritaire si ce n’est le port du filtre à air.
- Les recherches en laboratoires doivent être menées au sein d'installations de confinement de niveau de biosécurité 4. Les laboratoires de niveau 4 sont entièrement autonomes et possèdent un système de ventilation spécialisé, un sas d’entrée et de sortie, des enceintes de protection biologique de classe III, etc. Les procédures sur la stérilisation et la décontamination y sont rigoureusement appliquées et les employés revêtent une combinaison pressurisée.
En Europe, le premier laboratoire à recevoir l’autorisation de travailler sur Ebola, en l'an 2000, est le laboratoire P4 Jean Mérieux, à Lyon (France). En Belgique, le Conseil Supérieur de la Santé a émis un avis dans lequel il définit, pour les hôpitaux belges, la prise en charge des patients chez qui une infection par le virus Ebola ou par le virus Marburg est envisagée, suspectée ou confirmée.
Aux États-Unis, la NIH finance, à partir de 2012 pour une durée de 5 ans, l'institut Albert Einstein College of Medicine afin d'étudier les mécanismes moléculaires de l'infection du virus et sa diffusion chez l'animal.
Sociologie
Devant l'ampleur de l'épidémie de 2014, l'OMS a accepté le 12 août l'utilisation sous condition de traitements expérimentaux pour traiter les patients atteints de maladie à virus Ebola.[réf. nécessaire] Ceci a pu être localement présenté comme un blanc-seing donné à toutes sortes de médications traditionnelles ou simplement fallacieuses et pouvant s'avérer dangereuses. Au Nigéria, une rumeur a couru pendant l'été 2014 faisant de la consommation massive de curcuma, de sel et de saumure un moyen de se protéger de la maladie à virus Ebola, causant la mort de plusieurs personnes intoxiquées par une consommation excessive de sel et conduisant la FDA le 14 août puis l'OMS le 15 août à émettre des mises en garde contre les traitements frauduleux et les croyances ancestrales ou religieuses concernant le virus, encore bien présentes même lors de l'épidémie de 2018.
À la suite de l'approbation par l'OMS de l'utilisation de traitements expérimentaux dans le cadre de l'épidémie de 2014, le ministre de la santé du Nigéria, Onyebuchi Chukwu, a annoncé le 15 août l'arrivée dans le pays d'un traitement baptisé Nano Silver sur lequel peu d'informations avaient filtré, hormis le fait qu'il aurait été mis au point par un scientifique nigérian dont l'identité demeurait confidentielle. Selon le Dr Simon Agwale, expert nigérian en maladies contagieuses, ce traitement se serait révélé efficace contre les virus, les bactéries et les parasites. À la suite de la mise en garde de la FDA contre l'utilisation de ce genre de produits, les autorités fédérales et de l'État de Lagos le déclaraient non conforme pour une utilisation médicale, le Nano Silver étant promptement retiré du marché nigérian.
Dans le reste de l'Afrique de l'Ouest également, des rumeurs infondées ont circulé, par exemple au Togo, selon lesquelles se laver avec du citron dans de l'eau salée protégerait du virus, tandis qu'au Burkina Faso des escrocs tentaient de profiter de la crédulité des internautes pour leur soutirer de l'argent contre la promesse d'un traitement miracle « sous le haut parrainage du Ministre de la santé canadienne Rona Ambrose ».
Histoire
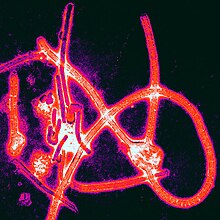
Découverte
Le virus Ebola a été nommé ainsi en référence à une rivière passant près de la ville de Yambuku, dans le nord du Zaïre (aujourd'hui République démocratique du Congo). C'est à l'hôpital de cette localité que le premier cas de fièvre hémorragique Ebola est identifié, en , par le médecin chef de la zone de santé de Bumba, le docteur congolais Ngoy Mushola, qui en fera la première description clinique complète, annonçant une première épidémie qui allait alors toucher 318 personnes et en tuer 280.
Le médecin belge Peter Piot de l'Institut de médecine tropicale d'Anvers, longtemps présenté, à tort, comme le découvreur du virus d'Ebola, faisait partie de la première équipe de laboratoire qui a travaillé sur ce qui sera, plus tard, identifié comme un nouveau virus. Selon ses propres dires, il aurait dû être plus réactif lorsque quelqu'un l'a déclaré comme « le découvreur du virus ».
Les prélèvements sanguins qui ont permis l’identification du virus, un temps attribués au chercheur congolais Jean-Jacques Muyembe, l'ont en fait été par l'équipe composée du Dr Firmin Krubwa, de l'Université de Kinshasa, ainsi que des Dr Gilbert Raffier et Jean-Francois Ruppol pour le sang de convalescents, et par le Dr Jacques Courteille, de la Clinique Ngaliema à Kinshasa, pour le sang d'une infirmière morte de la maladie, comme attesté en 2016 dans le prestigieux Journal of Infectious Disease, par les principaux acteurs encore en vie de cette première épidémie.
Épidémie de 2013-2015

Cette épidémie, commencée en , est parfois qualifiée d'« atypique », parce que non maîtrisée. En , elle évolue de manière préoccupante en Guinée, au Libéria et en Sierra Leone. Le , 844 décès étaient officiellement confirmés comme dus au virus. Une flambée se déclare dans le district de Boende (région isolée de la province de l'Équateur, en République démocratique du Congo) puis s'éteint. Une autre flambée (avec de premiers cas relevés en , sans lien avec l'autre épidémie) s'étend en Afrique de l'Ouest en devenant, selon l'OMS, en quelques mois « la plus importante et la plus complexe depuis la découverte du virus en 1976. Elle produit plus de cas et de décès que toutes les précédentes flambées réunies. Cette flambée a également comme particularité de se propager d’un pays à l’autre, partant de la Guinée pour toucher la Sierra Leone et le Libéria (en traversant les frontières terrestres), le Nigéria (par l’intermédiaire d’un seul voyageur aérien). »
Le séquençage des gènes du virus (2014WA) de cette épidémie en Afrique de l'Ouest a montré 98 % d'identité avec le virus Zaïre Ebola. Le taux de létalité serait de 55 % dans les pays touchés. Selon les données disponibles, la transmission en période d'incubation est très peu probable hormis par contact direct avec le sang, les sécrétions, et/ou d'autres fluides corporels de personnes infectées mortes ou vivantes. L'OMS rappelle que la durée d'incubation peut atteindre 21 jours et que le sperme et le lait maternel peuvent être vecteurs du virus. En effet le virus peut rester présent dans l'organisme plusieurs mois après la guérison clinique. Néanmoins il n'y a aucun cas répertorié de transmission du virus Ebola par voie sexuelle.
La gestion du risque pandémique se fait à l'échelle mondiale sous l'égide de l'OMS. Début , une étude basée sur une modélisation réactualisée presque en temps réel du risque pandémique lié au trafic aérien, dont de premiers résultats ont été publiés dans PLOS, attire l'attention sur les risques d'introduction du virus en Europe et en France. Si le trafic aérien était resté normal, il y aurait 75 % de risques que la France soit touchée dans les vingt jours, mais selon Alessandro Vespignani, de l'université Northeastern de Boston, grâce à la réduction de 80 % du transport aérien en provenance des pays touchés, ce risque tombe à 20 %. Simon Cauchemez, de l'Institut Pasteur, rappelle qu'un cas importé ne suffit pas à définir le déclenchement d'une épidémie (il peut être détecté, isolé, et éventuellement guéri sans contagion).
Selon l'OMS il faut, pour chaque nouveau cas, « mettre en œuvre un ensemble d’interventions : prise en charge des cas, surveillance [durant 21 jours] et recherche des contacts, services de laboratoire de qualité, inhumations sans risque et mobilisation sociale. La participation de la communauté est essentielle pour juguler les flambées. La sensibilisation aux facteurs de risque de l’infection par le virus Ebola et aux mesures de protection possibles est un moyen efficace pour réduire la transmission chez l’humain. »
Plus de 2 000 personnes sont mortes entre et en République démocratique du Congo en raison de la maladie. L'ONG Médecins sans frontières accuse en l'Organisation mondiale de la santé de rationner le vaccin contre le virus et estime qu'il s'agit d'un « problème majeur ».
Bioterrorisme
Pendant la guerre froide, l'URSS lance un programme de recherche visant à transformer Ebola en arme biologique. D’après les chercheurs et les autorités américaines, les Russes auraient ensuite tenté de manipuler le codage génétique du virus. Le programme de recherche sur les armes biologiques en Russie a officiellement pris fin en 1991 ; cependant, la recherche aurait continué dans les laboratoires du ministère de la Défense. Deux cas mortels ont permis d’avoir connaissance de recherches sur Ebola en Russie.
En 1992, la secte japonaise Aum Shinrikyō, profitant d'une épidémie, tente en vain de se procurer le virus Ebola au Zaïre, lors d'une mission « humanitaire » menée par le gourou en personne avec quarante autres membres de la secte. Considéré comme particulièrement dangereux, ce virus est soumis dans la plupart des pays à des dispositions spécifiques de sécurité. En France, toute autorisation de recherche sur celui-ci est délivrée par l’Agence nationale de sécurité du médicament et des produits de santé (ANSM), après examen du casier judiciaire ; le fichier Sambiosec de l'ANSM-PS, auquel peuvent avoir accès les agences de maintien de l'ordre, recense les diverses recherches et utilisations en cours.[réf. nécessaire]
L'épidémie de 2014 a fait l'objet de plusieurs interprétations sur le thème de la théorie du complot.
Culture populaire
Étant donné sa très grande virulence, sa létalité élevée et ses symptômes spectaculaires, le virus Ebola est devenu l'une des pires incarnations de la peur moderne du danger biologique, c'est-à-dire un virus pandémique qui provoquerait à lui seul, et via les moyens de transport humains, un désastre à l'échelle planétaire. Ceci a valu à Ebola, à l'instar du charbon ou de la variole, d'être le sujet principal ou l'inspiration de plusieurs films et de romans-catastrophes exploitant le sujet, notamment Virus (Outbreak) de l'écrivain américain Robin Cook.
Mentions du virus Ebola dans la culture populaire
Littérature
Il est le remplaçant du charbon dans le roman de Tom Clancy, Sur ordre, qui fut plébiscité pour avoir décrit à l'avance les événements du 11 septembre 2001.
Dans le roman Rainbow Six, le virus Shiva est issu par Génie génétique du virus Ebola
Le livre The Hot Zone, de Richard Preston, relate l'histoire de la découverte d'Ebola.
Le livre Virus de Robin Cook est un roman traitant de contaminations par le virus Ebola.
Hokazono Masaya, dans le manga Emerging, édité chez Kurokawa, conte l'apparition d'une pandémie virale due à un virus émergent dont les symptômes rappellent fortement ceux d'Ebola (dans le manga, il est dit que le virus est proche du virus de Marburg et non d'Ebola).
Télévision
L'épisode 1.03 de Sept jours pour agir montre une souche du virus Ebola transmissible par l'air qui tue 98 % de la population mondiale en une semaine.
Dans un épisode de la série Walker, Texas Ranger, un suspect d'origine africaine est porteur de ce virus, ce qui provoque une très grande inquiétude chez Walker et son équipe, certains rangers ayant été en contact avec ce suspect.
Dans la saison 3 de la série télévisée 24 heures chrono, les symptômes causés par le virus Cordilla, dont sont atteints les habitants de Los Angeles, sont inspirés d'Ebola.
Lors de la saison 9 de la série télévisée NCIS : Enquêtes spéciales, un terroriste vole le virus d'Ebola à un laboratoire avec l'intention de le relâcher dans un stade contenant 6 000 personnes dont plusieurs haut-gradés de l'armée.
Dans la saison 1 épisode 7 de The Sentinel, le virus Ebola est volé dans un laboratoire de l'université.
Dans l'épisode 6 de la saison 1 de The Walking Dead, le virus Ebola est mentionné comme l'une des raisons principales avec la variole du pourquoi personne ne doit sortir du CDC, comme l'explique Jenner au groupe de survivants.
Dans le dernier épisode de la série Z Nation on apprend que le virus zombie est en partie issu du virus Ebola.
Dans la mini série The Hot Zone inspirée du best-seller international éponyme du journaliste Richard Preston paru en 1995, The Hot Zone livre le récit terrifiant de l'arrivée d'Ebola sur le sol américain.
La série Peur sur le lac crée par TF1 et diffusée à partir du , fait mention d'un virus modifié génétiquement très proche du virus Ebola, mais affichant une létalité de 96% (contre 30 à 90% pour le virus Ebola naturel).
Cinéma
C'est le sujet du film hongkongais Ebola Syndrome.
Le virus fictif « Motaba » du film Alerte ! s'en inspire.
Le réalisateur de 28 jours plus tard a aussi déclaré s'être inspiré des effets de l'Ebola sur les victimes humaines par souci de réalisme.
Dans le film japonais L change the world, tiré du manga Death note, le virus Ebola est représenté comme arme biologique ; puisqu'il est issu de deux souches, il est devenu un virus mutant.
Le film Contagion s'inspire également de la chauve-souris comme réservoir d'une maladie décimant la population.
Jeu vidéo
Dans le jeu Resident Evil 5, le virus Ebola est le virus souche du virus Progenitor (« précurseur » en version française).
- Cet article est partiellement ou en totalité issu de l'article intitulé « Maladie à virus Ebola » (voir la liste des auteurs). (voir aussi la page de discussion)
Voir aussi
Articles connexes
- Fièvre hémorragique Ebola
- Épidémie de maladie à virus Ebola en Afrique de l'Ouest en 2014
- Liste d'épidémies liées au virus Ebola
- Vaccin contre le virus Ebola
- Fièvre hémorragique de Marbourg
- Grotte de Kitum
- Écoépidémiologie
- Risque pandémique
- Viande de brousse
- Singes : gorille, chimpanzé
- Bioterrorisme
- Comment Shaffery devint immortel (1972), nouvelle de science-fiction dans laquelle un virus similaire à Ebola tue la quasi-totalité de l'humanité.
(Parmi les médecins notoires ayant lutté contre le virus, peuvent être cités, outre Peter Piot : Sheik Umar Khan au Sierra Leone, Ameyo Adadevoh au Nigéria. Ces deux médecins sont morts dans leur combat contre l'épidémie.)
Liens externes
- Ressource relative au vivant :
- (zh-Hant + en) Catalogue of Life in Taiwan
- Notices dans des dictionnaires ou encyclopédies généralistes :
- Clélia Gasquet-Blanchard, « Ebola, géographie d'un virus. Enjeux socio-spatiaux en Afrique Centrale », L’Espace Politique, nos 26 — 2015-2, (DOI 10.4000/espacepolitique.3475, lire en ligne, consulté le )
- « Filovirus Global Symposium », Filomeeting, (consulté le )
- Interviews vidéos d’Eric Leroy, directeur de recherche à l’IRD et directeur du CIRMF au Gabon, rappelant des éléments clés de compréhension des épidémies Ebola (5 petits films de l'Institut de Recherche pour le Développement).