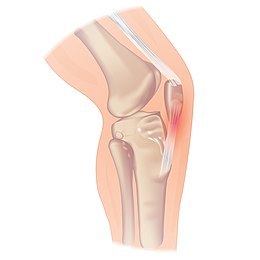
Tendinopathie patellaire
| Complications | Rupture du tendon rotulien |
|---|
| Diagnostic | Basé sur les symptômes et l'examen physique |
|---|---|
| Différentiel | Chondromalacie patellaire, Maladie d'Osgood-Schlatter, Syndrome rotulien, bursite infrapatellaire |
| Traitement | Repos, physiothérapie, ondes de choc, PRP, chirurgie |
| Pronostic | Bon |
| Spécialité | Rhumatologie |
| Fréquence | 14% des athlètes |
|---|
| DiseasesDB | 9704 |
|---|---|
| eMedicine | 89569 |
La tendinopathie patellaire, ou tendinopathie rotulienne, également connue sous le nom de genou du sauteur ou incorrectement appelé tendinite patellaire ou rotulienne, est une blessure par surutilisation du tendon rotulien, qui se charge de l'extension du genou. En règle générale, une douleur et de la sensibilité se présentent dans la partie inférieure de la rotule, bien que la partie supérieure puisse également être affectée. La douleur est généralement absente au repos et est déclenchée par l'effort. Des complications peuvent inclure, dans les cas sévères, une rupture du tendon rotulien.
Les facteurs de risque comprennent le surpoids et la pratique de sports de saut tels que le basket-ball et le volleyball. Jusqu'à 14% des athlètes peuvent en être atteints. Le mécanisme sous-jacent implique des micro-déchirures dans le tendon reliant la rotule au tibia. Le diagnostic repose généralement sur l'examen clinique, l'échographie pouvant aider à confirmer le diagnostic. D'autres blessures similaires incluent la bursite infrapatellaire, la chondromalacie rotulienne, l'accrochage de la graisse de Hoffa et le syndrome fémoro-rotulien.
Le traitement implique souvent le repos du genou et la physiothérapie. La récupération peut prendre jusqu'à un an. Les hommes sont plus fréquemment touchés que les femmes.
Le terme «genou du sauteur» a été inventé en 1973. Il se distinguait à l'époque de la maladie de Sindig-Larsen et Johansson, qui est une apophysose de la rotule survenant uniquement chez les enfants.
Signes et symptômes
Les patients présentent une douleur à l'avant du genou d'apparition insidieuse. Un oedème au niveau du tendon patellaire peut être présent. Un traumatisme spécifique est rarement décrit. Habituellement, le problème se situe sous la rotule, mais il peut aussi être au-dessus. Les symptômes peuvent évoluer en 4 stades :
Stade 1 - Douleur uniquement après l'activité, sans atteinte fonctionnelle
Étape 2 - Douleur pendant et après l'activité, avec capacité de réaliser des performances de manière satisfaisante dans son sport
Stade 3 - Douleur prolongée pendant et après l'activité, avec une difficulté croissante à réaliser des performances à un niveau satisfaisant
Stade 4 - Rupture complète du tendon nécessitant une réparation chirurgicale
Il y a initialement atteinte du segment du tendon rotulien situé devant la rotule. La maladie peut progresser en causant une dégénération, ou, rarement, une déchirure du tendon.
L'échographie peut mettre en évidence une perte de l'architecture fibrillaire du tendon, des zones hypoéchogènes, des foyers de microcalcifications ou de la néovascularisation. L'imagerie par résonance magnétique peut révéler un œdème (augmentation de l'intensité du signal T2) dans la partie proximale du tendon rotulien.
Les causes
Une surcharge répétée du mécanisme extenseur du genou est mise en cause dans cette affection.
Le mécanisme est celui d'une tendinopathie classique. Une sollicitation intense ou prolongée d'un tendon entraîne des microdéchirures normales permettant au tendon de s'ajuster à la demande d'effort. Or, temps de repos adéquat, elles n'ont pas le temps de se regénérer avant que le tendon soit sollicité de nouveau. Cette surcharge chronique du tendon est la cause de la tendinopathie.
Parmi les facteurs de risque de tendinite rotulienne figurent une faible flexion dorsale de la cheville, une faiblesse des muscles fessiers et des muscles serrés, notamment au niveau des mollets, du quadriceps et des ischio-jambiers.
Elle peut être associée à des entorses de la cheville.
Diagnostic
Le diagnostic repose généralement sur les symptômes du patient et sur l'examen physique. L'échographie ou l'imagerie par résonance magnétique peut aider à classer la sévérité de l'atteinte.
Traitements
Le repos relatif, à savoir la diminution de l'irritation du tendon, est indiquée dans un premier temps. De la physiothérapie avec des exercices impliquant du renforcement excentrique des quadriceps est bénéfique. Des exercices d'étirement pour renforcer les muscles et les tendons des jambes ainsi que du gainage peuvent être recommandés. Des exercices fonctionnels tels le vélo ou la natation peuvent être réalisés durant la réadaptation. L'utilisation d'une sangle conçue pour le genou du sauteur et d'orthèses pour les chaussures peuvent également aider à rééducation.
S'il y a absence d'amélioration malgré une physiothérapie rigoureuse, des ondes de chocs extracorporelles peuvent être tentées.
Les injections de PRP pourraient être bénéfiques en monothérapie ou en parallèle de la physiothérapie, mais les études actuelles ne permettent de tirer de conclusion claire, vu les résultats divergents et les différents types de PRP utilisés.
Les traitements par aiguille sèche sont aussi actuellement à l'étude.
Les injections de corticostéroïdes sont contre-indiquées et les AINS ne sont généralement pas recommandés.
Chirurgie
La chirurgie peut être tentée si toutes les autres mesures échouent. Cela peut impliquer l'élimination de la dégénérescence myxoïde dans le tendon. Ceci est réservé aux personnes souffrant de douleurs intenses pendant 6 à 12 mois malgré des mesures conservatrices. Il est incertain que la chirurgie offre de meilleurs résultats que les traitements conservateurs.