
Granulomatose avec polyangéite
| Symptômes | Vascularite et Inflammation granulomateuse |
|---|
| Médicament | (RS)-cyclophosphamide |
|---|---|
| Spécialité | Immunologie et rhumatologie |
| CISP-2 | K99 |
|---|---|
| CIM-10 | M31.3 |
| CIM-9 | 446.4 |
| OMIM | 608710 |
| DiseasesDB | 14057 |
| MedlinePlus | 000135 |
| eMedicine | 332622 |
| MeSH | D014890 |
| Patient UK | Granulomatosis-with-polyangiitis-wegeners-granulomatosis-pro |
La granulomatose avec polyangéite (ou granulomatose de Wegener) est une maladie auto-immune qui a été décrite en 1939 par l'anatomopathologiste allemand Friedrich Wegener (1907–1990). Cette maladie est une vascularite systémique caractérisée par un aspect anatomopathologique de granulome et une localisation oto-rhino-laryngologique et pulmonaire prédominante.
Cette vascularite atteint les petits et les moyens vaisseaux sanguins. Dans ce type de maladies, on trouve également :
- le syndrome de Churg-Strauss,
- la maladie de Behçet,
- la maladie de Kawasaki et
- la polyangéite microscopique.
Épidémiologie
La granulomatose de Wegener est une maladie rare. Son incidence est de 11 cas par million et par an.
La maladie peut être observée à tous les âges de la vie avec un pic entre 40 et 50 ans et une légère prédominance masculine.
Anatomopathologie
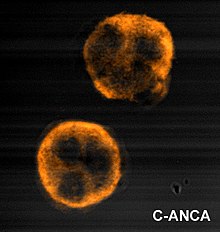
Il existe une angéite nécrosante aiguë des veinules et des artérioles associée à un granulome à cellules géantes multinucléées, mais l'image est rarement spécifique.
Pathogénie
La cause est probablement multifactorielle.
Une infection bactérienne à type d'E. coli est souvent à l'origine du déclenchement de la maladie ou d'une poussée. Mais aucune preuve médicale à ce jour n'appuie cette affirmation.
Il y a de gros arguments en faveur d'un processus auto-immun (maladie auto-immune) par l'intermédiaire des ANCA et/ou d'une activation des lymphocytes T. Les protéines les plus souvent ciblées sont la protéinase 3 et la myéloperoxydase.
Une prédisposition génétique est discutée.
Clinique
Manifestations ORL
Elles sont les plus fréquentes et les plus précoces dans le cours de la maladie. Il existe une rhinite croûteuse et ulcérée, avec obstruction, rhinorrhée purulente et sanglante.
Il peut y avoir des complications à type de destruction cartilagineuse ou osseuse.
Le scanner montre une atteinte sinusienne plus ou moins sévère.
Les manifestations auditives, laryngées et salivaires sont plus rares.
Manifestations pulmonaires
Douleurs thoraciques, toux sèche, dyspnée et hémoptysies peuvent se voir.
La radio et le scanner mettent en évidence des lésions nodulaires multiples (parfois pseudotumorales) et des infiltrats d'allures diverses. L'exploration endoscopique avec biopsie est souvent à l'origine du diagnostic.
L'atteinte pleurale est rare. Des sténoses bronchiques sont possibles.
Manifestations rénales
Il existe un tableau de glomérulonéphrite avec hypertension artérielle, protéinurie (rare syndrome néphrotique) et hématurie microscopique.
L'évolution vers une insuffisance rénale rapidement progressive est possible.
La biopsie rénale montre une glomérulonéphrite nécrosante segmentaire et focale, avec prolifération extracapillaire.
Manifestations neurologiques
Elles sont présentes dans un tiers des cas, avec pour moitié une atteinte nerveuse périphérique. L'atteinte périphérique est souvent précoce et peut parfois constituer la seule manifestation de la maladie.
L'atteinte du système nerveux central concerne environ un patient sur dix.
Autres manifestations
- Cutanéomuqueuses avec purpura, ulcérations muqueuses, livedo, pyoderma ;
- locomotrices avec arthralgies, myalgies, voire polyarthrite et polymyosite ;
- ophtalmiques avec kératoconjonctivite, uvéite, rétinite, névrite optique ;
- cardiaques avec troubles du rythme et péricardites ;
- urogénitales avec prostatite granulomateuse, atteinte pseudo-tumorale de la vessie, ou sténose urétérale ;
- possibilité de pseudo-tumeurs inflammatoires de tous les organes.
Biologie
Un grand syndrome inflammatoire incluant une anémie est présent. Un « orage immunologique » incluant différents auto-anticorps non spécifiques est possible. Le test caractéristique est la présence d'un taux élevé d'anticorps de type ANCA.
Diagnostic
La preuve histologique n'est pas toujours évidente, car l'aspect des lésions peut être incomplet. Les ANCA à un taux élevé sont un gros argument, mais le diagnostic ne doit pas être rejeté en cas de négativité de ce test. Lorsque le tableau est complet le diagnostic est facilement évoqué mais la possibilité de formes localisées, notamment sans atteinte rénale, pose de nombreux problèmes de diagnostic. L'association à d'autres maladies de système est toujours possible, créant parfois des formes « frontières » floues : diabète, thyroïdite d'Hashimoto, polyarthrite rhumatoïde, maladie de Crohn, sclérodermie systémique, pseudo polyarthrite rhizomélique, maladie de Horton, polychondrite récidivante, syndrome de Gougerot Sjögren, lupus érythémateux disséminé, etc.
Traitement
Généralités
Le traitement de la maladie de Wegener est efficace. Il associe une corticothérapie à forte dose (en bolus en traitement d'attaque) à un immunosuppresseur, essentiellement le cyclophosphamide. Ce traitement a bouleversé le pronostic de la maladie permettant la mise en rémission. Le traitement d'entretien consiste à trouver la plus faible dose possible. Il est poursuivi plusieurs mois après la mise en rémission. Ce traitement n'est pas sans danger : complications inhérentes à toute corticothérapie et à tout traitement immunosuppresseur prolongé.
Traitements possibles
Avant que les corticoïdes soient disponibles, la mortalité était de 90 % à échéance d'un an, la survie moyenne étant de 5 mois. Les stéroïdes avaient ensuite prolongé la survie jusqu'à 8 mois. L'introduction du cyclophosphamide (CYC) dans les années 1970 a représenté une avancée majeure. Le traitement initial est généralement une association de corticostéroïdes et de cyclophosphamide (CYC) par voie orale, respectivement 1 mg·kg-1·j-1 et 2 mg·kg-1·j-1. Parfois, le CYC est administré par intraveineuse. La surveillance de la numération des globules blancs est essentielle dans le succès du traitement. Une fois la rémission atteinte (normalement en 3 à 6 mois), on prescrit de l'azathioprine ou du méthotrexate , qui sont moins toxiques. La durée totale du traitement devrait être d'au moins un an. Le traitement est plus long dans le cas des patients à risque. Les corticostéroïdes sont diminués graduellement jusqu'à une dose de 5 à 10 mg·j-1. Une plasmaphérèse peut aider à traiter les cas les plus sévères, ou dans le cas d'hémorragie pulmonaire. Les données expérimentales concernant les autres traitements sont très limitées.
Dans le cas d'une affection localisée, le traitement antibiotique par cotrimoxazole est recommandé, accompagné de stéroïdes en cas d'échec de ce traitement.
Dans le cas d'une maladie menaçant un organe, des injections intraveineuses sous forme de bolus de cyclophosphamide accompagnées de stéroïdes sont recommandées. Une fois la rémission obtenue, l'azathioprine et des stéroïdes peuvent être utilisés en traitement de maintien.
Les échanges plasmatiques n'ont pas prouvé d'efficacité.
En cas d'hémorragie pulmonaire, de fortes doses de cyclophosphamide accompagnées de méthylprednisolone en bolus peuvent être utilisées.
Dans les cas sévères ne réagissant pas aux traitements, les résultats sont positifs dans le cas d'utilisation de mycophénolate mofetil, 15-déoxyspergualin, de globuline anti-thymocyte, de rituximab et d'infliximab. Le rituximab est en particulier d'efficacité comparable à la cyclophosphamide pour obtenir une rémission et serait supérieur à ce dernier pour la prévention des récidives. Ces deux traitements peuvent être d'ailleurs combinés. Les résultats expérimentaux sont moins positifs pour l’immunoglobuline intraveineuse et l'étanercept.
Dans le cas de certains patients présentant une sténose subglottique sévère, une trachéotomie est nécessaire pour permettre le passage de l'air.
Le suivi du patient inclut la surveillance du bien-être général et des analyses en laboratoires régulières permettant d'avoir la certitude que la rémission est maintenue.
Évolution
Les évolutions péjoratives sont communes (86 %). Elles sont en particulier liées à l'atteinte rénale (insuffisance rénale chronique), mais aussi à une perte d'audition voire à la surdité
25 à 40 % des patients subissent des rechutes par la suite, mais la majorité répond bien au traitement.
Les problèmes anatomiques (sinusites, sténose de la trachée) peuvent rendre nécessaires de petites interventions chirurgicales.
Histoire du nom
Le médecin écossais Peter McBride (1854–1946) fut le premier à décrire cette maladie en 1897 dans un article du British Medical Journal intitulé « Photographs of a case of rapid destruction of the nose and face. » Heinz Karl Ernst Klinger (né en 1907) publia d'autres informations d'anatomie pathologique, mais la description complète fut l'œuvre de Friedrich Wegener (1907–1990), pathologiste allemand, dans deux rapports de 1936 et 1939.
La maladie était nommée, auparavant, « granulomatose pathergique ». Elle est parfois confondue avec deux lymphomes malins, lethal midline granuloma et lymphomatoid granulomatosis.
En 2006, Alexander Woywodt (de Preston) et Eric Matteson (Mayo Clinic aux États-Unis) ont redécouvert que Wegener avait été impliqué, à un certain moment de sa carrière, dans le parti nazi. Wegener avait été recherché par les autorités polonaises et ses données avaient été transmises à la Commission aux crimes de guerre des Nations unies. Dans les faits, Wegener travailla dans des lieux proches du camp de Łódz. En raison des doutes que ces deux auteurs ont sur la conduite du docteur Wegener durant la Seconde Guerre mondiale, ils suggèrent de ne plus nommer la maladie en l'honneur de Wegener et de l'appeler « vascularite granulomateuse idiopathique » (anglais : ANCA-associated granulomatous vasculitis). Ces auteurs avaient également proposé d'abandonner l'usage d'autres éponymes.
En 2011, L'ARA, l'ASN et l'EULAR décident d'un commun accord l'abandon progressif du nom « Wegener ». La maladie est dorénavant nommée « granulomatose avec polyangéite (de Wegener) » (anglais : granulomatosis with polyangiitis (Wegener’s), acronyme : GPA). La mention de « Wegener » entre parenthèses sera progressivement abandonnée avec l'usage.
Anecdote
- Maladie citée dans les diagnostics de la série Dr House dans quelques épisodes — dont l'épisode 13 de la saison 3 intitulé « Une aiguille dans une botte de foin » (Needle in a Haystack) — mais jamais avec succès jusqu'au 23e et dernier épisode de la saison 7 qui, lui, porte le titre suivant : « Passer à autre chose » (Moving On).
- Dans l'épisode du soap opera Les Feux de l'amour diffusé le en France, on apprend que Liz Foster est atteinte de cette maladie.
